Antonello
Correale - Il discorso è molto ampio, per cui la parola
“panoramica” mi pare che si adatti bene, anche perché se si
dovesse entrare nel merito di tanti problemi dovremmo pensare
a più di un seminario. Vi propongo alcuni punti di cui parlare
oggi: non vorrei entrare nel merito delle disquisizioni, che
pure sono importanti, sul tipo di diagnosi, che sono molto dettagliate
e distinguono “organizzazione” da “disturbo borderline”. Alcuni
studiosi mettono addirittura in dubbio che esista un disturbo
borderline e ne fanno una variante del disturbo isterico in
senso ampio. Altri lo considerano una variante più lieve della
psicosi; insomma il dibattito è tuttora importante, fervido
e anche molto animato. Senza rendere ossessive queste distinzioni,
penso di potervi proporre di definire borderline un certo modo,
una certa organizzazione globale che permette di individuare
al suo interno molte varianti, molte sottospecie che presentano
una certa comunanza di fondo che permette di chiamare borderline
tutti questi quadri, senza temere di etichettare in modo troppo
rigido.
In
secondo luogo, io vi parlerò del borderline senza
ogni volta specificare se quello che dico proviene
dalla psicoanalisi, dalla teoria dell’attaccamento
di Bowlby o dall’Infant Research
attuale. Vi dico subito che, in gran parte, gli studi
dell’Infant
Research attualmente sono forse la fonte più ricca
di dati ed è assolutamente impossibile non tenerne
conto, perché il
modello dell’attaccamento disorganizzato, che poi
si traduce in meccanismi di difesa rigidi nell’adulto,
mi sembra che spieghi molto bene il quadro complessivo.
Però anche qui ci sono molti
contributi della psicoanalisi da ricordare, specialmente
per quanto riguarda il modo di funzionare attuale
del borderline; vorrei quindi operare una contaminazione
tra modelli, cercando cioè di descrivere come
a mio parere funziona, come vive, come si sente
nella vita, nel mondo, nei rapporti, una persona
di questo tipo, tenendo conto che sullo sfondo ci
sono le ricerche sull’attaccamento disorganizzato
più o meno ibridate e contaminate
con i dati psicoanalitici.
Vorrei anche dirvi,
prima di entrare nel merito, perché mi sembra così importante
parlare di disturbo borderline oggi, oppure perché a me piace
in modo particolare occuparmi di questo tema, nonostante sia
peraltro molto faticoso, stancante e frustrante occuparsi di
questi pazienti che suscitano sentimenti di ostilità, di stanchezza,
di rabbia, di odio certe volte. Sentimenti che vanno riconosciuti
senza tanti problemi etici, certe volte addirittura comunicati,
ma su questo tornerò dopo. Due cose: intanto il disturbo borderline
si pone come una spia di un profondo malessere sociale,
non soltanto individuale. Credo che si possa dire che il disturbo
borderline è in aumento anche per moda, perché si chiamano borderline
più facilmente certe persone, però in linea di massima tutti
i servizi anche all’estero, mi riferisco soprattutto agli studi
inglesi, dicono che i Servizi di diagnosi e cura sono occupati
nei pronto soccorso ormai, molto di più da persone con disturbi
esplosivi della personalità che da psicotici. Quindi stiamo
assistendo a un fenomeno importante: sono in aumento i disturbi
della personalità a carattere esplosivo, caratterizzati da impulsività,
irrequietezza, comportamenti agiti più che pensati, rapporti
instabili. Io credo che sia un compito degli operatori della
salute mentale non solo sforzarsi di curare queste persone,
ma anche capire quali siano gli elementi nella società che facilitano
l’accentuazione di questo disturbo.
Questo è un
tema molto affascinante: 'cosa' sono i borderline?
L’espressione di
un negativo della nostra società, di qualche cosa
di rimosso, di espulso che si manifesta in questa
forma distruttiva? Perché
c’è questo aumento? Perché assume questa forma? C’è un
difetto di fondo nel modo di educare i bambini delle
nostre coppie da venti, trent’anni a questa parte?
Oppure c’è nella società un
modo di stare insieme, di assistere ai mass media,
di leggere i giornali, un modo con cui si comportano
le persone che fanno opinione, che tende a far sì che
l’aspetto isterico, iperstimolante,
urlato, eccessivo, estremizzato prevalga sull’aspetto
più intimo,
dialogante, personale, accogliente? Si può dire che
c’è un’isterizzazione
complessiva dei mass media che puntano all’aspetto
percettivo, momentaneo, emozionale, tipo pugno nello
stomaco, rispetto alla ricostruzione di un legame,
di una storia, di una vicenda; assistiamo cioè ad
un mondo sociale che tende ad un’iperstimolazione,
ad un’iperpresentificazione della funzione del tempo,
in cui futuro e passato contano molto meno del presente,
conta tutto nel presente, conta soprattutto un’accentuazione
emozionale alta del presente, un forte coinvolgimento
stimolante, eccitante ai quali però non
corrisponde un ascolto, un dialogo, un incontro intimo
e affettivo. Questo è un po’ quello che succede
anche nelle famiglie e ce lo dirà fra poco Marta
Vigorelli: nella mia esperienza questi ragazzi,
queste ragazze che diventeranno borderline hanno
un contesto familiare iperstimolante, spesso sul
piano sessuale e talvolta su quello della violenza
fisica o verbale, ma non c’è accompagnata a questa
iperstimolazione uno spazio di accoglimento più potenziale,
più embrionale, più affettivo, come dire “Stiamo
insieme e vediamo cosa succede nell’ascoltarci,
nell’andare
in giro a fare una passeggiata sul prato”. Questo
non c’è: se
si sta insieme bisogna iperstimolarsi, ipereccitarsi
reciprocamente in qualche modo.
Allora, quest’idea
di un’iperstimolazione a cui non corrisponde un dialogo fra
due interiorità potrebbe essere un tema da studiare, perché
mi sembra che colga una delle linee di fondo del malessere sociale
attuale. Mi sembra che il disturbo borderline, attraverso il
vuoto che molto opportunamente richiamava il dottor Foresti,
è come se ci costringesse a prendere in esame il momento in
cui l’attività mentale passa dal percettivo al rappresentativo,
cioè il momento in cui dalla stimolazione si passa a una capacità
di rappresentare inserendo questa stimolazione in una trama
sensata. Se noi siamo in presenza di un ambiente esageratamente
traumatico, intendendo per traumi come dirò tra poco delle relazioni
che hanno una caratteristica di eccitamento, di attacco, di
enigmaticità, di imprevedibilità per cui l’altro è sempre troppo
presente, eccessivo, estremo e occupa, divora e ingombra il
soggetto, non lasciandolo mai in compagnia di un vuoto buono.
Non c’è insomma un vuoto necessario, da cui nascono i pensieri,
c’ è soltanto il vuoto da assenza di stimolazione.
Questo a me sembra
molto importante: in che misura il trauma interferisce nella
formazione dei pensieri, dei legami affettivi, di relazioni
significative, di quella trama di intimità affettuosa? A me
piace usare una parola che è tenerezza che mi sembra
essere l’asse portante per capire i borderline: il borderline
è a digiuno di tenerezza. Ha fatto indigestione di violenza,
di sessualità, magari anche stimoli utili, importanti, ma questo
aspetto un po’ soffuso, raccolto, che c’è nella tenerezza, in
una stimolazione sensuale e non sessuale, questo non lo conosce.
Credo possa costituire una delle linee portanti anche della
terapia.
Il terzo
motivo, più banale ma non per questo meno importante, è che
questi pazienti occupano i servizi, li impegnano
spasmodicamente, li stancano, li affaticano, molto
spesso non abbiamo modelli di funzionamento terapeutico
adeguato, moto spesso creano meccanismi di rigetto,
di rifiuto, di espulsione. C’è addirittura qualche
autore americano che dice di abolire la parola
borderline perché secondo lui
sarebbe ancora più stigmatizzante della parola schizofrenico:
in America borderline significa “rompiscatole”.
Quindi se si dice borderline nei servizi si sente: “oddio,
no!”. Questo per
dirvi quanto è forte questa connotazione negativa
che ormai ha assunto questa parola per i servizi
e come l’unico modo per
non farsi sommergere da un fastidio, da un senso
di persecutorietà
è, se mi permettete il termine, di “libidizzare” questi
pazienti, prenderli come oggetto di studio, come
oggetto di amore e di interesse, capovolgendo questa
visione: non mi faccio perseguitare da te ma anzi,
voglio vedere un po’ cosa sei, perché sei così,
cosa posso fare per cambiare questa modalità ripetitiva
esasperante. Anche a livello economico è importante:
i borderline costano un sacco di soldi ai servizi
pubblici in termini di ricoveri ripetuti, di operatori
impegnati, di tribunali che si impegnano a fare
processi che si potrebbero evitare se la terapia
funzionasse in modo migliore e così via.
Ultimo
aspetto, poi entro nel merito, il borderline costringe
ad un lavoro
d’equipe: è quasi impossibile seguire un borderline
da soli. Come minimo occorrono due persone: la coterapia
tanto amata dai cognitivisti, da Liotti e dagli
altri. Spesso nella mia esperienza quando il borderline è grave
non basta neanche la coterapia, ci vogliono infermieri,
assistenti sociali, operatori che lavorano con la
famiglia, che lavorano sul paziente, psicoterapeuti,
psichiatri, spesso comunità, centri diurni talvolta,
insomma gruppi, gruppi di operatori. Allora si
ripropone il problema che era molto in auge fino
a vent’anni fa, e che adesso è molto
decaduto nei servizi del “ci crediamo ancora al lavoro
d’equipe
o non ci crediamo più?”, oppure l’equipe è soltanto
una somma di professioni che interagiscono in qualche
modo? Questo grande mito nato negli anni ’70, ’80,
idealizzato ma non per questo meno importante, con
i borderline ci viene riproposto assieme, come diceva
il dottor Foresti, al limite della psicofarmacologia.
Con i neurolettici è cambiata la terapia con gli
psicotici, non quella con i borderline. È una sfida
che ci costringe a riconoscere la scarsa efficacia
dei nostri strumenti e magari proprio per questo
siamo costretti a inventarcene di più efficaci.
Questa era l’introduzione che volevo fare per spiegare
perché
questo argomento mi sembra così importante e per
trasmettere anche a voi le motivazioni che mi spingono
a occuparmi di questi temi.
Vorrei proporre
come punto di partenza il concetto di disforia. Disforia
è un termine non molto usato in psichiatria che indica un’alterazione
dell’umore che potrebbe corrispondere al “cattivo umore” nel
linguaggio corrente. Ma che vuol dire essere di cattivo umore?
Facciamo uno sforzo: non vuol dire sono arrabbiato, non coincide
neanche con il sono triste. Se uno dice sono di cattivo umore
è diverso dal dire “oggi mi sento malinconico”. Non è neanche
sentirsi ansioso: mi attende qualcosa che mi preoccupa, devo
fare un incontro e non so come andrà, devo affrontare un dialogo
difficile con una persona importante per me, ma difficile. È
un miscuglio, è un senso di inquietudine, di irrequietezza,
allarme, leggera confusione, non identificazione precisa di
un motivo che ci fa stare di cattivo umore e di un’attesa che
succeda qualche cosa che modifichi questo stato sgradevole.
Potremmo definire la disforia un allarme irrequieto non accompagnato
da un’adeguata comprensione del perché ci sentiamo così. Io
credo che questo stato, che si potrebbe in campo esistenziale
definire un’irrequietezza sgradevole, un’inquietudine a tinta
negativa, un’attesa senza sapere cosa si attende, un desiderio
che qualcuno compaia e ci dica o ci faccia qualcosa per cui
questo stato passi.
Credo
che questa sia una condizione molto basica del nostro
paziente borderline, una condizione molto presente,
molto diffusa e tipica di tutte le volte in cui
in qualche modo va incontro a un’esperienza
sgradevole e addirittura traumatica. Se poi noi andiamo
ad analizzare meglio questo stato disforico, questa
irrequietezza, vediamo che compaiono dei sentimenti
che potremmo definire così: non
mi posso veramente fidare di nessuno, cioè non mi
aspetto che qualcuno possa veramente alleviare questo
mio stato, però ho
un bisogno spaventoso che qualcuno lo faccia. La
cosa drammatica del borderline è che non è una solitudine
eroica, non è l’eroe
romantico che da solo sfida il mondo. Neanche
per sogno. È un
eroe romantico nel senso che si sente solo, ma ha
un bisogno terribile che qualcuno allevi la sua
solitudine. Allora questa disforia spesso e volentieri
diventa un attaccarsi alla figura che in quel momento è più importante,
il fidanzato, la fidanzata, il parente, l’amico
importante e intraprendere, intrattenere con quella
persona una modalità molto conflittuale, moto contraddittoria,
di richiesta e di arrabbiatura, di desiderio di
contatto e di espulsione di quel contatto, di dire: “fammi
qualcosa, ma tutto quello che mi farai non mi basterà”.
Sto forse estremizzando, ma credo che se mai avete
seguito un paziente borderline quando vive questi
momenti, potete notare quanto siano legati a questa
condizione di una fiducia-sfiducia, di un desiderio
pessimistico ma non per questo meno forte, anzi,
quanto più pessimistico,
tanto più è forte il desiderio che qualcuno venga
ad alleviare questa cosa. Ora, se questo stato è riconoscibile
e presenta anche il vuoto di cui si parlava, tale
vuoto si potrebbe definire come il rapporto che
io cerco in questi momenti disforici e che manca
sempre di una qualità, quella che proponevo di chiamare
intimità, tenerezza o calore.
Mi rendo conto che sono termini un po’ descrittivi,
ed è molto
difficile dare una descrizione della tenerezza.
Si potrebbe dire che la tenerezza è una condizione
in cui nell’incontro con l’altro io metto in comune
non soltanto la condivisione, l’empatia, la sintonizzazione
e tutti quegli aspetti su cui giustamente gli psicologi
della ricerca infantile insistono e alcuni sono
veramente di grande interesse; io direi che la
tenerezza è anche un modo di stare nel rapporto
in cui si sente che in un certo senso anche i corpi
si toccano, come se ci fosse un gesto, una parola,
uno sguardo che dà la sensazione
che io ti accolgo anche come corpo, non soltanto
come persona, come mente. In questo accogliere
come corpo non c’è una sessualizzazione,
ma una sensorializzazione che non diventa eccitamento.
A me sembra molto importante questo aspetto perché mi
pare che in qualche modo noi abbiamo bisogno come
di un lubrificante nei rapporti umani, come il
motore della macchina che ha bisogno dell’olio altrimenti
i pistoni si surriscaldano. C’è bisogno di un elemento
che fluidifichi i rapporti, dia una sensazione di
scioltezza, di morbidezza, che non ha nulla a che
vedere col fatto che poi si litiga, si ama, si odia,
ci si saluta, non ci si saluta. Non è questo il
punto. Tutto si può e si deve fare, la vita è varia
e fatta di mille scenari, non di un solo, però questo
elemento di una certa tenerezza di fondo mi sembra
possa costituire un substrato che è come dire che
la nostra natura fisica non va mai dimenticata,
che non va mai dimenticato che siamo dei corpi che
provano caldo, freddo, fame, sete, vuoto, pieno,
desiderio, mancanza, sonno… Ecco,
questo a me sembra un punto molto importante, perché partendo
da quest’ipotesi del trauma, ritengo che il paziente
borderline sia stato deprivato di tutto questo.
Non si vuol dare
la solita colpa ai genitori che spesso a loro volta sono stati
deprivati e quindi si rientra in tutto il tema caro alla professoressa
Vigorelli del passaggio transgenerazionale che secondo me è
di grandissima importanza nel disturbo borderline perché molto
spesso abbiamo a che fare con esperienze vicine alla tragedia
greca, col sangue dei genitori che ricade sui figli e poi sui
figli dei figli. Purtroppo molto spesso questa modalità rigida
di rapporto è qualche cosa che la vittima di questa modalità
ripropone alla sua vittima successiva, quindi è un modo un po’
riduttivo chiamarlo calore, perché calore è un termine troppo
ambiguo. Anche tenerezza è un termine un po’ troppo poetico,
però nella tenerezza c’è anche l’idea di una morbidezza nel
rapporto che non esclude poi la fermezza, la forza, l’aspetto
virile: non c’entra nulla, non è una passività, è una sfumatura.
Qual’è la conseguenza
del fatto che in questi rapporti potenzialmente traumatici questa
dimensione non è raffigurata? Io arriverei a dire che addirittura
la mancanza di questa dimensione induce un problema sul senso
stesso della vita e dei rapporti e io ho notato invariabilmente
che la domanda sul senso della vita, sul dove siamo capitati,
perché viviamo, noi normalmente non ce la poniamo, anche perché
è senza risposta in linea di massima. Quando ci poniamo queste
domande, quando siamo ad esse più sensibili? Quando c’è un vuoto
affettivo. In fondo è la solitudine ciò che spinge a chiedersi
“ma che razza di situazione è questa della vita?”. Non sto affermando
che la filosofia nasce dal dolore, però in una certa misura
forse sì.
Il borderline
non si pone le domande sul senso della vita, però spesso
se lo si interroga su questo, lui o lei tende a
dire che non vede proprio questo senso. Non lo
vede però quando è disforico ed
è prontissimo a dire invece, quando il rapporto in
qualche modo si ricostituisce, che a lui del senso
della vita non gliene importa nulla. Questa è la stabile
instabilità: possono
subentrare delle situazioni traumatiche che inducono
un meccanismo disforico il quale apre a un sentimento
di vuoto e di mancanza di rapporti il quale, insieme
alla mancanza di tenerezza induce la sensazione
che la vita non abbia un senso, che siamo in presenza
di manichini, di burattini, di persone che si fanno
gli affari loro, che non ci si possa fidare di nessuno,
che gli esseri umani sono tutti cattivi, che non
vale la pena di aspettarsi nulla da loro e che allora
la cosa migliore da fare è trarre
dai rapporti il massimo di piacere possibile, oppure,
come direbbe Kernberg, idealizzare qualche cosa.
Come dire è tutto uno schifo,
però questa sera ho conosciuto una persona al bar
e questa persona non fa schifo: io questa sera la
eleggo a rappresentare il senso della vita per me,
quindi ci ubriachiamo insieme, parliamo tutta la
notte, poi domani mattina mi accorgo che questa persona
era pessima e allora questo mi conferma quello che
già sapevo. Sto
un po’ forzando questo meccanismo per esprimerlo
con la massima chiarezza possibile, però in linea
di massima ho trovato abbastanza spesso questa sequenza:
rottura di un rapporto significativo, disforia – scontentezza – irrequietezza
- allarme, senso di vuoto insopportabile, bisogno
di riempire questo senso di vuoto con un rapporto
nuovo e idealizzato a casaccio, oppure che non viene
idealizzato ma che ha soltanto il fine di dare piacere,
il sesso, la droga, l’alcol oppure con atti sconsiderati
come correre in macchina di notte, non rispettare
i semafori, attaccare briga col primo che capita,
insomma con delle cose che restituiscano un senso
di vitalità e di piacere al posto di questa desertificazione.
C’è la
famosa frase del Macbeth, che a me piace molto,
che alla fine, dopo tutti i disastri combinati per
ammazzare il rivale con la moglie, dice: “la vita è una
favola raccontata da un idiota piena di rumore e
di frastuono che non significa nulla”. Se
noi capiamo che il borderline quando sta male si
sente così, possiamo
avvicinarci di più a lui, non colpevolizzarlo troppo
ma neanche indulgere a questa idea che la vita è una
favola raccontata da un idiota.
È importante che noi cogliamo questa dimensione se
mi permettete
“filosofica” del disturbo borderline, perché quando
loro sentono che il loro terapeuta dice: “sì, ha
ragione, certe volte la vita veramente è un po’ un
enigma” si trovano meglio, infatti
quello che loro non sopportano è il terapeuta che
ha tutte le risposte, che sa sempre cosa bisogna
fare, che ha una vita affettiva e professionale
che funziona bene, la sua casa, la sua villa al
mare… Questi pazienti non sopportano tutto questo.
Vogliono sentire che il terapeuta è una persona
come loro, che ogni tanto ha avvertito il vuoto,
il dolore, la paura e che poi in qualche modo ne è uscita.
Mi sembra molto importante questa sintonia esistenziale,
non soltanto affettiva: una sintonia sulla
solitudine del vivere.
Arriviamo
ora al trauma: se questa descrizione vi sembra
più o meno
aderente alla clinica, mi rendo conto che fino ad
adesso ho fatto soltanto fenomenologia, possiamo
passare alle spiegazioni attraverso il concetto
di trauma. Tale argomento meriterebbe una trattazione
dettagliatissima. C'è un libro molto bello, tradotto
recentemente per l’editore Magi: Traumatic
stress,
dello psichiatra e psicoanalista Van der Kolk, che
consiglio perché inquadra
il problema sia dal punto di vista della psicoanalisi,
che delle neuroscienze e della sociologia. È di
grande interesse il fatto che il trauma avvicini
psicoanalisi e neuroscienze in modo abbastanza convergente,
perché questa idea che il trauma libera, come direbbe
Freud, un’energia libera a scapito di un’energia
legata (in
Al di là del principio di piacere) corrisponde
a quanto potremmo dire noi, ossia al fatto che il
trauma attiva un’emozionalità
indiscriminata al posto di un’emozionalità legata
a una rappresentazione. Questo meccanismo determina
un eccesso di emozionalità che,
proprio in quanto eccessiva e priva del carattere
modulato proprio della tenerezza, induce una paralisi
delle funzioni rappresentative, quindi viene alterata
anche la memoria nel senso che si ha una iperattivazione
della memoria implicita, cioè della memoria
non legata a delle immagini di rappresentazione,
ma legata soltanto alla ri-proposizione di un’azione
o di sensazioni. Si ha inoltre un’atrofia della
memoria episodica (non si ricorda una serie di episodi)
ed un’ipertrofia della memoria semantica, con ripetizione
all’infinito di dichiarazioni generiche: “tutti
gli uomini sono cattivi”, “la mia esperienza mi
dice che non mi posso fidare di nessuno… Non mi
ricordo che quella volta è andata così, che
quella sera invece è successo che…”. Questa è la
memoria episodica. Tutto qui rientra nel grande
calderone della categorizzazione aspecifica che
conferma l’idea a priori. Dobbiamo però metterci
d’accordo: i traumi sono degli eventi singoli o
sono delle situazioni ripetute?
È chiaro che il
trauma può consistere in un evento singolo: se un giorno mentre
vado in macchina ho un incidente in cui mi muoiono padre, madre
e fratello ed io sono l’unico sopravvissuto questa è una cosa
spaventosa che cambierà la mia vita radicalmente. Questa è la
definizione di trauma come evento eccezionale che modifica radicalmente
la vita di una persona: la violenza sessuale da parte di un
padre rientra tra quegli eventi che modificano in modo radicale
l’assetto di vita di un essere umano. Però questa definizione
di trauma legata esclusivamente all’evento è insufficiente,
pur essendo utile per tutto quello che riguarda il disturbo
post traumatico da stress e per tutte le ricerche che si fanno
adesso sull’EMDR, su questi movimenti oculari che sembrano riportare
alla memoria la singola esperienza traumatica. Tra l’altro credo
che questa tecnica sia molto utile per i singoli traumi, cioè
quando si deve ricordare il trauma di quella volta, in cui successe
quella cosa.
Si è però visto
da molte ricerche, che nel disturbo borderline questi traumi
specifici sono presenti in un certo numero di casi ma non in
tutti, anzi, in buona parte dei disturbi borderline questi traumi
specifici non sono presenti. Quest’idea che aveva molto solleticato
diversi ricercatori che erano convinti di aver trovato l’eziopatogenesi
del disturbo borderline si è dimostrata non valida, perlomeno
non in questo senso. In un altro senso però sì, cioè nel senso
che il concetto di trauma va sostituito con quello di attaccamento
traumatico, o di relazione traumatica. Il bambino o la bambina
futura borderline, è una bambina che è immersa in una situazione
relazionale continuativa che contiene al suo interno delle componenti
traumatiche. La relazione traumatica è una relazione continuativa,
per esempio con una figura di famiglia, che ha al suo interno,
fissa, una dimensione traumatica, cioè qualche cosa che fa star
male, che mette in allarme. Si potrebbe dire che tutte le volte
che io sto con mio padre, anche quando lui è di buon umore,
io mi sento vulnerabile e impaurito. Su questo aspetto vi consiglio
una lettura bellissima che è la “Lettera
al padre” di Kafka:
pur non essendo stato lui un borderline ci può essere utile
perché lui dice: “Caro papà, tu non ti rendi conto che tutte
le volte che io ti guardavo avevo paura”. Noi non ci rendiamo
conto certe volte di come la quotidianità contenga al suo interno
dei sentimenti stabili come la paura. Magari il papà di Kafka
non l’ha mai picchiato, non si è mai sognato di dargli uno schiaffo,
per cui in una visione un po’ superficiale ci si potrebbe chiedere
che sciocchezze stia dicendo quel bambino, perché mai parli
di paura in riferimento ad un padre forse soltanto un po’ severo.
La paura invece c’era: questo mi sembra molto importante, noi
dobbiamo valutare quanto l’infanzia può essere immersa in emozioni
sgradevoli di cui non dobbiamo colpevolizzare i genitori i quali
a loro volta sono immersi in queste situazioni. Vi sono situazioni
che trascendono la volontà dell’uno e degli altri. Ci può aiutare
in questo senso il concetto di attaccamento traumatico,
però il trauma non va definito sulla base dell’evento, bensì
dei suoi effetti: ci sono delle esperienze relazionali che inducono
alcuni effetti sulla mente.
Quali
sono gli effetti indotti dal trauma? Sono sostanzialmente
due: sul primo c’è una letteratura ormai sterminata
ed è un effetto di modifica
dello stato di coscienza. Nel caso dei borderline
viene considerato sotto il termine di dissociazione.
Anche qui si tratta di una dinamica sterminata e
bisogna distinguere tra vari gradi di dissociazione.
Noi siamo abituati a pensare che sia uno stato quasi
un po’ onirico ma non è necessariamente così: uno
stato blandamente dissociato può essere quello in
cui l’emozione della
persona funziona secondo delle modalità automatiche.
La persona non perde il contatto con la realtà però si
sente trascinata a vivere un’emozione che in quel
momento la travolge completamente. Mi è capitato
di sentire delle ragazze che mi dicevano: “Ieri
ho fatto una scenata di gelosia spaventosa al mio
fidanzato e adesso mi rendo conto benissimo che
non c’era nessun motivo
di farlo, però abbiamo litigato selvaggiamente. Poi
mi sono guardata indietro e mi sono chiesta che
cosa avevo fatto. Ero io in quel momento che facevo
questo?”. Una persona che si fa
trascinare a fare delle scenate violentissime e che
poi dopo riflette e si chiede se fosse stata lei
a provocarla ha forse perso il contatto con la realtà?
Sicuramente no! Era del tutto delirante mentre faceva
quelle cose? Sicuramente no! Provava però un’emozione
che aveva acquistato un’autonomia rispetto
alla sua volontà, che andava avanti per conto suo.
Si può dunque
parlare di un’alterazione dello stato di coscienza
nel senso che una parte della coscienza ha preso
il sopravvento su tutte le altre, e c’è quella che
Kohut chiamava una scissione
verticale: cioè uno
dei miei personaggi, uno dei miei modelli operativi,
direbbe Bowlby, ha preso completamente il sopravvento
sugli altri ed io in quel momento sono diventato
tutto arrabbiato, oppure tutto seduttivo, o ancora
tutto disperato, o tutto entusiasta, avendo perso
la capacità di integrare due modelli operativi
interni diversi. Questo è un fenomeno molto importante
perché
questa modalità dissociativa nei casi gravi diventa
un vero e proprio disturbo dissociativo dell’identità,
le personalità
multiple - che io personalmente non ho mai visto
- che alcuni dicono di aver visto.
Ci sono
sicuramente delle condizioni più estreme di dissociazione
in cui l’effetto
del trauma induce quasi uno stato oniroide: la persona
fa delle cose non rendendosi ben conto di quello
che fa. Pur non sapendo io come sono andate
davvero le cose, il famosissimo caso di Cogne [la
madre uccide il figlio di pochi anni, ma dichiara
sempre di non averlo fatto], induce una domanda
su questo: è possibile
che una persona non ricordi di aver fatto una cosa
perché è entrata
in uno stato dissociativo transitorio? Ho portato
questo come un esempio di una questione che pone
un problema molto importante, tanto importante che
la Corte di Cassazione recentemente ha inserito
disturbi gravi della personalità tra i disturbi
che possono far scemare grandemente la capacità d’intendere
e di volere. Quindi anche la giurisprudenza ha recepito
l’idea che la dissociazione
del borderline possa indurre una diminuzione della
capacità
di controllo e di volontarietà nei nostri atti. È molto
importante che noi ci focalizziamo sul concetto
di dissociazione perché
essa è il primo effetto di una reazione traumatica
ripetuta, che induce alla presenza della persona
traumatizzante una parziale modifica dello stato
di coscienza che può andare dall’automatismo
emozionale, la scenata non voluta, la serata in cui
scappo col primo che capita, ci faccio l’amore poi
mi accorgo che è un
delinquente che mi ha derubato, al disturbo dissociativo
della coscienza grave tipo quello della memoria
o dell’attenzione.
L’altro meccanismo che induce un trauma, una relazione
traumatica quindi la dissociazione con tutte le
sue varianti è la coazione
a ripetere. Qui entreremmo in un campo sterminato:
vi confesso che, pur pensandoci da molti anni, non
ho ancora compreso questo meccanismo.
Freud
dice che la coazione a ripetere sarebbe un tornare
sul luogo del delitto: se io sono stato ucciso o
ho ucciso qualcuno tenderò a ritornarci
con la mente, un po’ come i veterani del Vietnam.
Vi sono studi che dimostrano come questi siano diventati
persone insopportabili, litigiose con le mogli e
siano violenti: in qualche modo il trauma ha introdotto
un’alterazione
del carattere in senso gravemente peggiorativo.
Perché questo? Perché quando una persona si è
trovata nella condizione di essere una potenziale
vittima di un attacco tende o a ripercorrere la
strada di fare la vittima, o segue quella di fare
l’aggressore.
Anche le ricerche sull’attaccamento
ci dicono che il bambino sottoposto a un trauma tenderebbe
o a mettersi nella condizione di aggressore o in
quella di aiutare la persona che li traumatizza.
Questo è interessante per noi
che facciamo dei lavori di “helping
profession”:
perché sentiamo
spesso questo forte bisogno di occuparci di persone
che stanno male? C’è indubbiamente una motivazione
scientifica ed una etica, ma può darsi che noi ci
mettiamo anche qualche cosa di nostro. Forse le
persone che si occupano di altre persone che stanno
male,
è probabile siano persone che hanno avuto a che fare
con l’esperienza
traumatica e che hanno indirizzato questa loro esperienza
verso la dimensione dell’aiuto. Si potrebbe dire
che si tratta di una 'identificazione proiettiva'
se vogliamo usare una terminologia psicoanalitica
classica, cioè la tendenza a mettere nell’altro
la propria parte vittima e fare io la parte di chi
soccorre. Questo è un meccanismo spaventevole perché ci
fa capire quanto spesso il bambino sia iperresponsabile
nei confronti dei genitori, e quanto spesso sensi
di colpa e tematiche di accudimento nei confronti
dei genitori possono occupare uno spazio grandissimo,
e ancora come un comportamento borderline possa
essere interpretato spesso come un tentativo di
liberarsi da una specie di obbligo di accudire e
aiutare i genitori, che vengono vissuti inconsciamente
come profondamente sofferenti.
L’attaccamento
traumatico, la coazione a ripetere e gli eventi
dissociativi: vedete che compare una sequenza. Il
futuro borderline tende a stabilire dei rapporti
molto importanti in cui si sceglie una persona a
cui affida per una lunga o breve parte della sua
vita il compito di stabilizzare il senso di solitudine,
di vuoto, di rabbia, di angoscia, di disforia e
di mancanza di coerenza. Secondo la mia esperienza
quando vogliamo curare un borderline
è molto importante individuare qual è la persona
che in quel momento svolge il ruolo di relazione
fondamentale. Questo
per me è preliminare: chi è la persona a cui tu affidi
la funzione di stabilizzare, tua madre? Tuo padre?
Il tuo o la tua fidanzata? Un tuo amico? Il capoufficio?
Il tuo dottore? Se noi non capiamo questo, ci sfugge
il 90 per cento delle crisi acute del borderline,
perché esse nella mia esperienza sono quasi sempre
legate a fratture di quella relazione fondamentale.
La persona a cui ho affidato il compito di stabilizzarmi
non mi ha telefonato, mi ha detto una cosa antipatica,
sono due settimane che non fa l’amore con me, ha
telefonato a un’altra persona, mi ha detto
una cosa che non mi doveva dire, mi ha fatto una
promessa che non ha mantenuto, ecc… Comunque c’è una
frattura con la persona a cui ho affidato il compito
di stabilizzarmi, ed essa determina una disforia
ed un meccanismo dissociativo automatico che mette
in moto una modalità violenta, impulsiva o disperata
di comportamento. Se poi la relazione si ricostituisce
in qualche modo, il borderline ritrova una certa
stabilità e si chiede come sia potuto succedere
tutto ciò. Gli scatta dunque il momento delle
promesse, del "non lo farò mai più",
del "mi prendo cinque pastiglie al giorno pur
di non farlo". Dice: “mamma, scusa, non uscirò mai
più da
sola”. E al fidanzato: “come fai a sopportarmi?
Non lo so, sei un uomo meraviglioso”. Quando
poi, dopo due giorni, c’è di nuovo
il passo falso nella relazione fondamentale, si ricomincia
da capo. Questa è la stabile instabilità: è il
fatto che si è inseriti in una relazione fondamentale
la quale è continuamente
soggetta al rischio di tradire, di spaventare, di
deludere e la delusione mette in moto dissociazione,
modalità ripetitive
di comportamento, stati d’animo disforici e, nei
casi peggiori, comportamenti disperanti, come violente
aggressioni ad altri ed anche a se stessi. Certe
volte questi stati dissociativi assumono il carattere
di veri e propri meccanismi di anestetizzazione
del corpo e si hanno allora delle automutilazioni
su diverse parti del corpo, che sono modi per infliggersi
un dolore fisico allo scopo di sciogliere la sensazione
di diventare di legno. Anche qui sono all’opera
aspetti dissociativi.
La terapia
è conseguente a questa visione. Questa precisione
nel cogliere la condizione dell’attaccamento traumatico,
questa descrizione così dettagliata delle sequenze
che io ho cercato di presentare, ci dà degli strumenti
in più rispetto alla semplice psicoterapia
kernberghiana che, nella mia esperienza, è difficile
da portare a termine perché dopo un po’ questi pazienti
si stancano e se ne vanno. Il suo metodo fondato
sull’interpretazione di transfert
può andare bene con pazienti che hanno col loro terapeuta
un rapporto fortissimo. Questo non mi stupisce:
chi ha conosciuto Kernberg sa che è una figura carismatica,
però non tutti siamo
carismatici. Parlando con lui si ha la sensazione
che irradi una grande forza intellettuale ed emozionale,
quindi io non trascurerei il fatto che lui leghi
a sé anche le persone che
cura, con questo messaggio molto forte: quello di
attivare una speranza, una fiducia e un investimento.
Nessuna terapia può
andare in porto se non c’è una certa idealizzazione
del terapeuta, tuttavia è molto importante che
si disponga anche di certi strumenti che vanno al
di là della semplice psicoterapia. Le
crisi che ho descritto, il trauma derivato dalla
rottura della relazione fondamentale, la disforia,
i comportamenti eccitati, la dissociazione, la tendenza
a ripetere certi comportamenti possono comportare
il ricovero in ospedale e richiedere forti interventi
a casa e sui familiari. Molto spesso sembra che il
familiare faccia apposta a fare ciò che non andrebbe
fatto, a provocare, non per cattiveria ma perché non
si rende conto della situazione. Molto spesso si
intrecciano delle relazioni in cui certe madri
e certi padri, certi fratelli e sorelle, e certi
fidanzati sembra che si orientino al far arrabbiare
ripetendo e inducendo comportamenti come se fosse
sempre la prima volta. Basterebbe ad esempio che
il fidanzato restasse nella stessa stanza a parlare
al telefonino: lui invece va nell’altra stanza e
succede il pandemonio. Ogni volta è come se fosse
la prima.
Per la terapia
di un paziente borderline, se è grave, è necessaria un’attivazione
congiunta che possa coprire dalle situazioni di emergenza, dalla
famiglia alla visita domiciliare, all’opportunità di una struttura
che risponda al suo star male anche il sabato e la domenica,
si trattasse anche solo di una telefonata.
In secondo
luogo, la persona che intrattiene con il paziente
un rapporto deve essere pronta a rendersi disponibile
a un resoconto della quotidianità
quasi continuo. Se c’è una libera associazione, un
momento di fluidità mentale ben venga, però più spesso
non è così; più
spesso il paziente viene e fa delle affermazioni
generali. In questi casi conviene con dolcezza e
tranquillità chiedere specificamente
cosa è successo: “ma lei dov’era?” Perché e quando
si è arrabbiato?
E cosa ha fatto?”, non in modo inquisitivo ma in
un modo che dia alla persona la capacità di rendersi
conto che esistono delle invarianti, cioè che
di fatto queste rabbie che li portano alla rottura,
alla disperazione, ai comportamenti automatici,
alla dissociazione, sono messe in moto sempre dalle
stesse configurazioni emozionali. C’è un oggetto
importante che va e viene più o meno a ragione.
Sembra banale detto così,
ma di fatto non si tratta di qualcosa di scontato.
A me non sembra importante in questi casi che l’operatore
dica “lei è
così con me”, perché anche questo colpevolizza il
paziente: l’importante è che si parli di come lui è con
gli altri. Bisogna far entrare massicciamente i
terzi. Il terzo non è una parte
di te all’inizio: il terzo è proprio un terzo. Poi
pian piano, quando il paziente sta meglio, lo si
può definire una parte
di te. Discutiamone, ma mi sembra molto importante
questo punto, perché bisogna avere la pazienza di
stare nella realtà.
Un altro
punto importante oltre al gruppo e a questo entrare
con il paziente nella realtà sviluppando una memoria
episodica, è un certo
atteggiamento in cui è importante la presenza del
terapeuta. Questo tema della presenza era molto
sentito tempo fa dagli psicoanalisti; ultimamente
meno, ma col discorso dell’empatia adesso ha ripreso
piede. Cosa significa la presenza del terapeuta?
Bisogna che il terapeuta faccia sentire in qualche
modo che è attivo,
che prova emozioni, ma non le prova in modo devastante,
le prova in un modo trasmissibile ma non esplosivo. È molto
importante che il terapeuta accetti in una certa
misura di farsi vedere con qualche emozione che
prova, per esempio un’emozione di dispiacere
se l’altro sta male, o di rabbia se l’altro ti attacca.
Con queste persone non funziona fare l’imperturbabile:
l’analista
neutrale che qualunque cosa succeda sta seduto sulla
propria poltrona e non si muove, non si agita mai,
suscita invidia, una sensazione di irraggiungibilità e
un senso di solitudine. Nel migliore dei casi suscita
un’idealizzazione irraggiungibile:
“è un uomo meraviglioso e io non sarò mai come lui”.
Questo non giova. Dato che questi pazienti
hanno l’idea
che l’altro sia
sempre in qualche modo allarmante, che sia una figura
deludente, sfuggente, che da un lato eccita e dall’altro
si sottrae, è
di aiuto questo non sottrarsi, questo farsi vedere...,
non però
nel senso del raccontare i fatti nostri, poiché i
pazienti borderline non sono molto interessati, ad
eccezione di quelli con forti quote isteriche. Questi
pazienti sono molto interessati a sapere come stiamo
con loro in quel momento, cioè al chiedersi “che
effetto ti fa”.
Se io
uso un tono di voce sempre uguale, se sono sempre
tranquillo, non uso metafore o immagini sensoriali,
oppure un linguaggio fortemente presentificato, oserei
dire quasi poetico, il paziente ha l’idea che noi
parliamo con la nostra scuola anziché con lui o con
lei, e questo non lo rilassa. Quindi poniamoci sempre
il problema della presenza. Poi poniamoci il problema
del fatto che questa ripetizione che tanto ci esaspera
non dobbiamo vederla soltanto come una delusione,
ma anche come uno strumento: è attraverso la
ripetizione all’infinito della stessa sequenza, che
piano piano il nostro paziente impara a comprenderla,
a dominarla e magari a prevenirla. Purtroppo non
disponiamo per adesso di altri strumenti se non
quello di ripercorrere tante e tante volte lo
stesso itinerario, finché lentamente non viene
riconosciuto in tutti i suoi particolari. Per
far questo il nostro paziente deve sapere che noi
gli assicuriamo la massima tranquillità, che in
un certo senso ci adattiamo a lui con una grande
continuità.
Applicare
questa
continuità nella realtà clinica è molto pesante,
perché
tutti noi abbiamo il diritto ai nostri momenti di
solitudine, di distacco, di stanchezza e anche di
rabbia. In questo senso
è molto importante il gruppo perché, laddove il terapeuta
principale ha dei momenti di defaillance o di stanchezza,
può subentrare
un’altra figura che lo può compensare momentaneamente.
Vi sarebbe molto altro da dire anche riguardo ai sentimenti
suscitati da queste persone: io mi sono soffermato
molto sulla fatica suscitata dalla ripetizione,
però sicuramente ci sono altri
sentimenti: dalla mancanza di forza, alla visione
pessimistica della vita, al senso di morte. Dobbiamo
essere molto vivi e molto noi, convinti di quello
in cui crediamo nel seguire pazienti così, che pongono
alla radice domande molto forti. Si dovrebbe dire
che i pazienti borderline sono potenti induttori
di identificazioni proiettive, proprio perché ripropongono
sempre le stesse sequenze anche con noi. Dobbiamo
quindi renderci conto di come è facile
che noi ci sentiamo arrabbiati, disperati, eccitati
o vuoti nostro malgrado anche se questo non ci piace,
di quanto siamo invasi da queste persone.
È quindi
importante la supervisione, il contatto con un collega
con cui c’è sintonia,
un forte arricchimento di tipo culturale, bisogna
leggere molti libri, aggiornarsi molto, avere un
grosso input scientifico, fantastico e artistico
che arricchisca la nostra mente. Bisogna poi considerare
le caratteristiche della figura di accudimento,
del caregiver come dicono i 'cognitivisti - evoluzionisti'.
Vi sono modalità proprie dell’oggetto allarmante
tipo il padre di Kafka e ci si può chiedere se questi
tipi di padri abbiano delle caratteristiche comuni:
sono tendenzialmente depressi, come dice Liotti,
tendenzialmente perversi come sostengono altri,
sono anche loro borderline?
Se c’è un
forte gruppo sufficientemente motivato, delle risorse
ospedaliere e comunitarie pronte nei periodi in
cui questo si rende necessario, una co-terapia di
fondo per quanto riguarda l’aspetto psicologico
e quello farmacologico e poi un’attenzione alle
sequenze comportamentali in modo da rendere la persona
capace di riflessione,
una presenza linguistico - emozionale importante,
vi posso dire che almeno la componente esplosiva,
automutilativa, di stabile instabilità viene meno
abbastanza presto. Quello che non viene meno è la
insoddisfazione. Io vedo che dopo un po’ questi
pazienti cominciano a lavorare, magari si legano
anche a un compagno o a una compagna. Quello che è difficile
superare è l’insoddisfazione,
questa sensazione che manchi qualcosa: questa è veramente
la lotta più dura. Credo che questo aspetto si modifichi
soltanto quando questi pazienti sperimentano per
molti anni un rapporto che modifichi la convinzione
che non ci si possa fidare di nessuno. Dobbiamo mettere
in bilancio questo stato di inquietudine insoddisfatta,
di sensazione che l’allarme è sempre dietro l’angolo,
anche con la persona più amata. Questo è ancora
più penoso
che non i tempi eroici in cui la grande battaglia
era quella per salvar loro la vita.
Longano
- Ripropongo alla valutazione critica di Correale quello che
è un mio schema mentale sull’effetto che ha provocato l’esperienza
con il borderline. Credo che se un merito ha avuto il paziente
borderline è quello di aver messo definitivamente e sostanzialmente
in crisi i capisaldi dello psicoanalista. Tornando alla definizione
vecchia, tu citavi il capitolo dell’Arieti, di “caso limite”,
limite nel senso che non è né L’Es che sopravanza l’Io, né il
Superio che tiranneggia sull’Io. Caso limite voleva dire proprio
patologia di mezzo che attiene sostanzialmente alla forza ovvero
alla debolezza dell’Io che deve regolare il nostro comportamento.
Il termine borderline è stato un po’ un equivoco proprio per
questo effetto che ha avuto sullo psicoanalista. Borderline
era ancora la traduzione inglese del vecchio termine “patologia
di confine”. Questo per dire che se lo psicoanalista, rinunciando
alla neutralità, ha potuto affrontare anche con buoni esiti
le patologie psicotiche classiche, non è bastato rinunciare
alla neutralità per fronteggiare i problemi posti dal borderline.
Per questo occorre addirittura arretrare rispetto a un altro
caposaldo, quello della non direttività della terapia analitica.
Ci vuole quella posizione direttiva e selettiva per poter reintrodurre
il senso, la rappresentazione della gerarchia, perché il problema
è appunto che il paziente borderline rispecchia una società
sregolata nel senso che mancano le regolazioni gerarchiche.
Questo si vede bene anche negli stati oniroidi di cui parlava
Correale: quando sono usati a scopo terapeutico e si crea questa
modificazione della coscienza in senso dissociativo, c’è però
sempre il famoso io osservatore che vigila in un angolo a far
sì che la situazione non deragli. La dissociazione esperita
sia pur transitoriamente dal borderline comporta il deragliamento
per assoluta mancanza dell’io osservatore. Credo che il problema
sia stato dibattuto a lungo dagli psicoanalisti perché richiede
un intervento che pare quasi psicoeducativo più che terapeutico
in senso stretto.
Locatelli
- Quando parla di tenerezza allude a un benevolo rispetto?
Correale
- Credo sia importante, quando si parla di qualcosa, trasmettere
in una certa misura la cosa di cui si parla. Questo dovrebbe
spingere tutti noi a riflettere sul linguaggio che usiamo, perché
c’è un linguaggio che ci avvicina alle cose e c’è un linguaggio
che ci distanzia dalle cose. Io direi che però la tenerezza
è qualcosa di più di un benevolo rispetto.
C’è un
concetto di un filosofo Agamben, di cui abbiamo
parlato a Roma ultimamente con dei colleghi. In
particolare Cimino si è occupata di questo
aspetto: è il concetto di “nuda vita”. È il sentimento
di commozione che si prova quando si vede un essere
vivente che ci fa vedere proprio che vive. Forse
nell’esperienza comune quello che più
si avvicina a questo è suscitato dal vedere un cucciolo,
ad esempio un gattino che si mangia dei croccantini.
Penso che quasi tutti noi ci fermiamo e lo guardiamo, è difficile
che si passi indifferenti. In linea di massima è difficile
che lo spettacolo di un piccolo animale che si nutre,
come un uccellino che beve in una pozzanghera o
uno scoiattolo che mangia la sua noce non faccia
provare una certa commozione, la commozione di fronte
alla vita immediata, all’essere vivente che vive
e basta, al fatto che vive al di là di quel che
fa. Io credo che sia molto importante questo sentimento
che fa parte dell’accudimento.
Il bambino deve sentire che nella cura non c’è soltanto
il nutrirlo, l’accarezzarlo, lo stimolarlo, il raccontargli
le storie, ma c’è quella sensazione di piacere trepidante
che ha l’adulto
nel sentire un essere vivo che è suo figlio. È una
sensazione sensualizzata ma non sessualizzata: quest’ultima
si presenta in vari gradi, ed entro certi limiti
esprime un sentimento che non necessariamente deve
arrivare alla genitalizzazione o alla stimolazione
sessuale.
A me
pare che il concetto di nuda vita ci possa aiutare.
Io ho visto per esempio che nei borderline il problema
dei piccoli animali è molto interessante,
sempre. C’è sempre nella loro storia questa funzione,
assolta da un gattino o da un cane che si portano
sempre appresso. Nel mio servizio per esempio abbiamo
avuto spesso questo problema: chi tiene il gatto
alla paziente che deve essere ricoverata per quindici
giorni? Sembra una stupidaggine ma non è così.
Io ho un collega, un medico che ha tenuto il gatto
di una nostra paziente che è stata ricoverata in
diagnosi e cura per quindici giorni. Il transfert è fatto
anche di questo: bisognava tenerglielo o no? Si
potrebbe obiettare che così facendo ha sessualizzato,
ha stabilito con questa paziente un’intimità eccessiva.
Si potrebbe d’altro canto dire di no: ancora una
volta dipende da come questo medico lo fa, più che
dal fatto in sé. “Ti tengo il tuo gattino,
poi quando torni a casa te lo ripigli”. Questo concetto
della nuda vita può essere compreso meglio, più che
il rispetto, pur essendo quest’ultimo molto importante.
Posso affermare che nella mia esperienza ho sempre
riscontrato che sullo sfondo di questi rapporti
movimentati esiste una figura a cui viene affidato
il compito di rappresentare la continuità. Ho visto
con stupore che quando il paziente borderline trovava
una relazione a cui affidava questo compito c’era
un miglioramento sistematico su tutti i piani.
Se il paziente si legava a questa figura, pur subentrando
l’ambivalenza con i litigi e gli scontri, questa
relazione si rilevava un’esigenza così importante
da essere o sullo sfondo, come nel caso della
madre o del padre (presenti anche non vedendosi
su uno sfondo fantasmatico) oppure da orientare
tutto quello che si fa in vista di arrivare a
formarla il prima possibile. Clinicamente è di
grandissima importanza verificare se esiste questa
figura e, se non c’è, è necessario chiedersi
come si possono instaurare le condizioni perché questa
figura compaia. Io trovo che non sia possibile indicare
ai borderline una via di autonomia ed indipendenza,
conviene piuttosto accettare la loro dipendenza. “Lo
so, lei ha veramente bisogno di qualcuno che le
stia accanto, speriamo di trovarlo presto”. L’autonomia
può essere una conquista che viene più avanti.
Io penso che il
“paradiso perduto” sia a sua volta un’idealizzazione compensativa.
Credo che nessuno lo abbia. Esistono rapporti più o meno buoni,
ma l’idea che ci sia stato un paradiso poi perduto, la interpreterei
come un’idealizzazione compensativa. È come se si dovesse localizzare
laggiù un qualcosa. Condivido insomma che nella memoria del
paziente del paradiso perduto ci sia una modalità idealizzante
che compensa questa famosa mancanza di tenerezza. Noi abbiamo
bisogno di idealizzare, però credo che nel paradiso perduto
questa idealizzazione assuma delle caratteristiche un po’ estreme,
che diventano distruttive perché qualunque cosa paragonata diventa
inadeguata. In genere i paradisi perduti contengono in sé la
cacciata, come nelle pitture dove figurano sopra Adamo ed Eva
nel Paradiso e sotto sono cacciati via orribilmente da un Dio
arrabbiato. Il paradiso perduto è quindi l’altra faccia della
cacciata.
Marta
Vigorelli - Vorrei parlarvi ora dell’approccio
al contesto familiare del paziente borderline. Partiamo
da una frase di Masterson del 1975. Era questa una data precorritrice,
perché in Italia nel ’75 i familiari erano considerati solo
una interferenza nel progetto di cura se non addirittura un
ingombro: non dimentichiamo che era ancora l’epoca dei manicomi.
Masterson, psichiatra statunitense di orientamento psicodinamico,
afferma che “non ci si può aspettare che la patologia borderline
sia efficacemente curata senza modificare l’ambiente sociale
primario del soggetto, che per molti è rappresentato dalla famiglia”.
Questo postulato forte viene citato in un libro che io consiglio
- insieme a quello di Correale -: La personalità borderline
(tradotto da Cortina) perché è molto chiaro e operativo:
è un libro di Gunderson, l’unico autore che si occupa di inserire,
tra le tipologie dei trattamenti, anche quello per i familiari.
Come
credo voi sappiate, l’interesse a coinvolgere i
familiari nella cura è
partito dalla psicosi con metodologie appropriate
ma, come i modi di affrontare la patologia borderline
emergente sono diversi e specifici, così anche per
i familiari dei borderline gli studi e gli approcci
sono nuovi e un po’diversi. Gunderson ci aiuta
a vedere alcune tipologie e Correale ne ha ben descritto
una, quella della famiglia che definiremmo caotica.
Un quadro veloce:
è una famiglia maltrattante, abusante, generalmente
di livello psicosociale medio-basso con difficoltà economiche,
nella quale questo clima di violenza, di trascuratezza,
di iperstimolazione sessuale e verbale, promiscuità in
cui il corpo è protagonista
centrale, determina uno stato di allarme costante
per il paziente. Vi troviamo genitori o qualche
componente della famiglia spesso tossicodipendente
o alcolista; in ogni caso siamo di fronte ad adulti
sopraffatti dai propri problemi, che non sono in
grado di rispondere ai bisogni e alle richieste
dei figli.
C’è però anche
un’altra tipologia, e i casi che vi porterò appartengono
di più a questa
seconda. È la tipologia presente per lo più nelle
classi sociali medio-alte, quella della famiglia
'perfetta', votata al successo. Marsha Linehan la
riferiva come tipica della famiglia americana, ma
potremmo dire che è tipica della mentalità occidentale
che dà estrema importanza all’autocontrollo, alla
affermazione personale e alla padronanza di sé come
parametri di riuscita sociale; in queste strutture
familiari dominate dai forti aspirazioni narcisistiche
dei genitori, fin dall’inizio viene imposto ai
figli (o a qualcuno di loro in particolare) un copione,
e non viene tollerato che esprimano liberamente le
proprie emozioni. Il messaggio prevalente è quello
che si debba far leva sulle proprie forze, sul “pensare
positivo”, e
il fallimento di queste aspettative provoca disapprovazione,
critiche e rifiuto. In questo tipo di famiglia non
c’è spazio per la dimensione della tenerezza
e dell’affettività, del riconoscimento e comprensione
degli stati emotivi interni del bambino, specie
quelli di tristezza, o di malessere e di rabbia
o eccitazione. L’accudimento è demandato
a varie e intercambiabili figure esterne, con una
scarsa personalizzazione. In queste famiglie viene
sperimentato quello che Marsha Linehan e Fonagy
definiscono un ambiente invalidante, che disconferma
i sentimenti, le emozioni, i disagi, che un bambino
normalmente nella sua crescita può provare. Tutto
questo è avvertito dagli
adulti come qualcosa da banalizzare, ignorare, da
distorcere, o da eliminare ed espellere perché infastidisce.
Soprattutto il suo bisogno di dipendenza, è sentito
come 'un troppo' da sopportare, incompatibile
rispetto al progetto di una certa immagine che deve
funzionare ed essere sempre vincente. Quando manca
il riconoscimento dell’autentico stato interno da
parte dei familiari, o addirittura le loro reazioni
sono imprevedibili e incostanti, la conseguenza sarà che
anche il bambino non riuscirà a imparare a modulare,
a regolare le sue emozioni, e tantomeno a comprendere
quelle degli altri. Ha in genere due fondamentali
possibilità, tra le quali
oscilla: o le coarta inibendole fortemente, oppure
le esagera parossisticamente per attirare su di
sé l’attenzione.
E quando ciò accade, allora
i familiari intervengono, anche calando per un po’ le
pretese, quasi sempre per vergogna sociale; inizia
così l’escalation
del bambino “difficile” e in seguito dell’adolescente
turbolento.
Questi
sono alcuni dei fattori di rischio da cui sortiscono
le personalità borderline,
magari fortemente dotate sul piano intellettivo,
anche con performance efficienti in alcuni settori
della vita, salvo avere un difficile o impossibile
controllo delle emozioni; vulnerabili ai fallimenti,
presentano quel buco enorme che poi si riempie con
gli stessi sintomi e con gli stessi vissuti di qualsiasi
borderline, di qualsiasi livello sociale (soprattutto
abuso di sostanze - in particolare la cocaina -,
divertimenti estremi, relazioni perverse e pericolose).
Vorrei
però fare
un passo indietro con una premessa che ritengo importante,
e parlare un po’ della difficoltà che si è avuta
storicamente nei nostri servizi pubblici, ma anche
nel privato, ad inserire la dimensione dell’ambiente
del paziente all’interno della nostra
ottica di cura, fin dal primo contatto. Vorrei trasmettere
in questo nostro incontro, soprattutto questo modello.
Il paziente
grave (psicotico o borderline) quando arriva con
la propria soggettività
carica, pregna di sofferenza è indubbiamente un soggetto
che ha una sua unicità da accogliere, però è anche
un nodo di legami, di una “rete orizzontale” di
rapporti che costituiscono il suo ambiente attuale
e che dovremmo cercare di visualizzare chiedendoci:
quali sono i legami di cui il paziente non può fare
a meno e che entreranno attraverso i suoi racconti
e i suoi vissuti in questa stanza, in questo servizio,
in questo luogo di cura? Al contempo il paziente è anche
un nodo vivente di una rete
“verticale” che proviene da una genealogia: è, come
dice Kaes, 'esito del suo passato generazionale'
e soprattutto di quanto c’è di irrisolto e di sospeso
di questo passato. Non si tratta solo di un tema
che mi sta a cuore come accennava Correale, ma di
un paradigma ormai imprescindibile, una sorta
di fattore comune sl quale convergono la teoria
sistemica, la teoria dell’attaccamento e la visione
psicoanalitica della transgenerazionalità.
Si traduce concretamente in un peculiare assetto
di ascolto e di osservazione multidimensionale con
cui accogliere il paziente, che consente, già fin
dal momento aurorale dei primi incontri, di individuare
abbastanza rapidamente i disturbi, le sofferenze
non solo individuali, ma anche quelle che riguardano
la rete familiare mettendo a fuoco i conti sospesi,
i lutti non elaborati, i segreti implosivi, i nuclei
traumatici che emergono dalla trama di diverse generazioni. È così possibile
raccogliere un bagaglio conoscitivo ed emotivo che,
anche se non restituibile nell’immediato al
paziente (per questo è necessaria una grande cautela
empatica), diviene una bussola straordinariamente
efficace per orientarci, senza lasciarci prendere
da quello sconforto e dalla confusione che questi
pazienti ci inducono.
Due sono quindi
le coordinate fondamentali da tener presenti: l’incrocio
tra una dimensione di campo, sincronica, orizzontale e una dimensione
verticale, diacronica, transgenerazionale, come orientamento
utile per impostare una valutazione e un progetto di cura specie
con il paziente psicotico, laddove nell’incontro con lui proprio
il suo tempo immobile e la perdita dello spessore psichico (Correale
2001) ci appaiono con una storia remota e spesso inaccessibile.
A questo
proposito ho scoperto in prima persona l’importanza
di questo tipo di ascolto e del coinvolgimento dei
familiari nel progetto di cura, dopo l’esperienza
di fallimento, quando ero responsabile di una piccola
comunità per psicotici a Milano negli anni ’80.
Allora i familiari erano giudicati come una sorta
di interferenza e l’identificazione dei curanti
era solo con i singoli pazienti. Eravamo partiti
con molto entusiasmo, ci occupavamo dei figli con
l’illusione di sostituirci idealmente alla famiglia
che li faceva ammalare.
Con
l’esperienza
e con il tempo poi, abbiamo cominciato a notare una
sorta di tela di Penelope, per cui si lavorava di
giorno in questo centro diurno comunitario e poi
il giorno dopo i pazienti azzeravano i miglioramenti
ed era come se tutto il lavoro venisse vanificato,
al di là delle consuete oscillazioni che comporta
la psicosi. Questo perché, sia le serate, la notte
e i weekend erano dei momenti in cui i legami patologici
con i familiari andavano a logorare e a disfare
quanto si andava costruendo: la prima reazione
controtransferale era quella di un tremendo fastidio,
di profondo odio. Finché però, dopo molto
discuterne, siamo riusciti a capire e ad accogliere
anche la dimensione sofferente del contesto da
cui il paziente proveniva: anche il suo ambiente
di relazioni è altrettanto
malato e può diventare un soggetto
potenziale che collabora alla cura
del figlio.
Per
orientarci nella comprensione dei familiari e dei
casi gravi, abbiamo cominciato ad adottare un paradigma
transgenerazionale presente nelle teorie che
ho citato (psicoanalitica, sistemica, attaccamento)
e un'intervista esplorativa di cui vi parlerò.
Già Freud, aveva compreso che non c'è nulla
tra le generazioni che può rimanere del tutto
segreto. In un punto di Totem e tabù dice: “se
non c'è niente di importante che una generazione
riesca a nascondere a un'altra restano tuttavia soggetti
sui quali regge il negativo della trasmissione. La
cosa più difficile da ammettere è che
essi possano acconsentirvi e, in un modo o nell'altro,
ricavarne un crudele vantaggio”. Quasi sempre però,
il crudele vantaggio è più dell'inviante
(che si libera dal fardello) che della fragile vittima.
Il
punto che ci interessa come terapeuti è soprattutto
questo tema del “negativo” (già Freud e poi
Green lo definisce così) anche se, ben inteso,
nelle famiglie non viene trasmesso solo questo, ma
anche un insieme di valori, di comportamenti, di
aspetti che possono invece costituire una ricchezza
e una vera risorsa. In proposito, gli studiosi del
paradigma generazionale fanno una distinzione importante
tra la trasmissione intergenerazionale positiva,
che è quella che comprende tutto il bagaglio,
il patrimonio affettivo, culturale, mitopoietico
che può essere pensato ed elaborato dagli
scambi familiari, che consente nuove identificazioni
e la transgenerazionalità traumatica, intesa
invece come passaggio, dice Racamier, trasporto difettoso
di strutture e di contenuti psichici impregnati di
concretezza e sensorialità, frutto di un deficit
di simbolizzazione da parte di un genitore, espulso
e forzatamente immesso nel ricettacolo più idoneo,
cioè più vulnerabile. Si tratta di
eventi impensabili, indicibili, “oggetti bruti”,
che producono identificazioni alienanti, ma anche
lutti congelati, fatti riprovevoli e violenti rimasti
segreti.
Questa
trasmissione del negativo, come qualcosa di indigeribile,
che si impone come un corpo estraneo, è votata
alla “coazione a ripetere”, tema già presente
nelle tragedie di Eschilo che Correale ha citato,
quello per cui ci vogliono sempre almeno tre generazioni
perché avvengano gravi disastri e in particolare
la psicosi o la patologia borderline. Non ci ammaliamo
mai da soli, è sempre un sistema relazionale
che si ammala, però non ce lo ricordiamo spesso
quando il paziente entra nella nostra stanza o nei
nostri servizi. Vorrei trasmettervi questo modo di
vedere come una potenzialità in più che,
ripeto, accelera molto i tempi nella comprensione
e nell'intervento mirato.
In questa
ottica la famiglia è intesa
come spazio originario all'interno del quale si dispiegano
questi fenomeni. Se questi fenomeni si dispiegano
lì, lì dobbiamo tornare, lì dobbiamo
andare a guardare.
Sulla
transgenerazionalità abbiamo
una bibliografia sterminata e direi che gli psicoanalisti
che si sono occupati di patologia psicotica, di gruppi
e di famiglie si sono molto ben distinti su questo
tema, soprattutto la scuola francese e argentina
(Eiguer (1981, 1983, 1987); Abraham e Torok (1978);
Guyotat (1986); Puget; Kaes (1984,1989,1993); Faimberg
(1987, 1988, 2006); Enriquez (1987); Baranes (1993)
e Racamier (1993) che hanno fondato riviste internazionali
come Groupal e Le divan
familial, ma anche un gruppo di italiani (Taccani,
Pandolfi etc.) molto valido che fa capo alla rivista Interazioni diretta
di Annamaria Nicolò Corigliano, che studia
la connessione tra il processo individuale della
cura, e l'intervento con il gruppo e la famiglia.
Come
avevo premesso, in sintonia con il paradigma generazionale
- e Correale l'ha ripetuto ampiamente -, vi è anche
un'altra potente teoria che ha ottenuto una validazione
empirica attraverso migliaia di casi e di ricerche
(più di 2000) che ricoprono
tutte le fasce d'età, dall'infanzia alla vecchiaia: è la
teoria dell'attaccamento. Rispetto agli inizi di
Bowlby e di Ainsworth, la valutazione e misurazione
degli stili di dell'attaccamento è diventata
molto sofisticata nelle sue differenziazioni e per
constatarlo possiamo consultare un'opera quasi enciclopedica
come il Manuale dell'Attaccamento di Cassidy
e Shaver tradotto nel 2002 da Fioriti, che raccoglie
gli sviluppi più recenti e le prospettive
di queste ricerche svolte su vasti campioni anche
multiculturali.
L'attaccamento
come è noto,
si basa su meccanismi innati e su due presupposti
fondamentali: il primo è che ci sia un sistema motivazionale
per cui tutti noi abbiamo bisogno di cercare conforto,
cura e accudimento nei momenti di stress e di crisi.
Il secondo è che,
a nostra volta, tendiamo a offrire a chi è all'interno
della nostra rete familiare questo tipo di aiuto
e di soccorso nei momenti di difficoltà. Questo
vale nel mondo animale e anche in quello umano. La
teoria dell'attaccamento ipotizza l'esistenza del
fenomeno di trasmissione intergenerazionale dei pattern
d'attaccamento e di strutture rappresentazionali,
chiamati Modelli Operativi Interni [MOI], testimoniato
dalla possibilità di predire (nel 75-82% dei
casi) lo stile d'attaccamento del figlio (valutato
tramite la Strange Situation) a partire
dalla classificazione d'attaccamento di un genitore
tramite la Adult Attachment Interview (Bowlby,
Main, Goldwyn, 1998) [nota 1]
All’università
di Yale è stata realizzata una ricerca importante
per quanto riguarda la psicosi, secondo la quale
queste trasmissioni avvengono attraverso gli scambi
affettivi o non affettivi intrafamiliari. Nelle
psicosi i disturbi d’attaccamento del genitore e
gli stili affettivi negativi - in particolare l’intrusività,
l’ipercriticità
e la colpevolizzazione - sono fattori di rischio
che aumentano la probabilità delle ricadute e di
quell’essere
perennemente cronici e in crisi dei pazienti psicotici.
Sulla base di questi criteri sono nate molte tecniche
per coinvolgere i familiari, la tecnica di Falloon,
le tecniche psicoeducazionali, che hanno cercato
innanzitutto di valutare l’intensità delle emozioni
espresse dai familiari, l’ipercriticità e la colpevolizzazione
per aiutarli poi a modificarle.
Siccome dobbiamo
parlare di borderline ci avviciniamo invece a quegli gli stili
di attaccamento genitoriale che possono rappresentare fattori
di rischio per il manifestarsi di questa patologia, e sono stati
studiati in particolare da Lyons-Ruth, ad Harvard. Vediamoli:
l’attaccamento disorganizzato e disorientato che è correlato
spesso a un attaccamento irrisolto dei genitori nei confronti
dei propri genitori, in particolare quando il genitore ha un
lutto recente e non solo per la madre, può essere per il padre
o per coloro che in qualche modo si sono occupati della cura.
La classificazione
preoccupato e sopraffatto dal trauma si può evincere dall’intervista
dell’attaccamento, ma anche dalla consultazione transgenerazionale,
quando all’interno di un discorso a un certo punto c’è un’interruzione,
ci sono delle sospensioni. Probabilmente lì vi è uno spunto
dissociativo e il genitore comincia a divagare, ad andare per
le sue strade in uno stato di allarme, che potrebbe far ipotizzare
il fatto che rievoca uno stato in cui si sente sopraffatto dal
trauma.
L’attaccamento
ostile e impotente e l’irrisolto soprattutto relativo
al lutto, sono stili che riferiamo sempre ai genitori. Una ricerca
che ha riportato largo consenso ed una percentuale estremamente
alta nei risultati è quella che ha valutato un lutto del caregiver,
nella madre, che da soli due anni è presente prima della gravidanza.
Questa quindi non è una mamma genericamente depressa, ma una
mamma che nel proprio corpo e nella propria mente ha incistato
qualcosa di morto, mentre sta dando origine a una vita. Lo spazio
per un pensiero vitale subisce un restringimento in questi casi.
Ci soffermiamo
però soprattutto su questo attaccamento disorganizzato e disorientato
perché si riscontra molto spesso nei casi borderline che ha
citato Correale e a cui bisogna rispondere attraverso una relazione
sicura, di continuità e tenerezza.
Il ruolo
centrale di questo legame con i genitori è radicato
nella paura, ma una paura molto particolare, una paura
che crea la disorganizzazione e al contempo mantiene
paradossalmente il legame. Potentissimi
sono questi legami disorganizzanti perché durano;
ma proprio in quanto durano, dànno anche la possibilità di
essere modificati se li riconosciamo e ce ne facciamo
carico; e la soluzione da proporre per la cura è stata
prima formulata da Correale.
Innata, dicevamo
è anche la tendenza a offrire accudimento e conforto. Con i
genitori o con l’ambiente primario bisogna riuscire a entrare
in questo dilemma, chiamato da autori come la Main e Liotti,
il “terrore senza sbocco”. Di ciò si occupano anche tutti
gli studiosi dell’abuso e dell’incesto. È una situazione in
cui la figura di attaccamento è al contempo fonte e soluzione
dell’allarme. Nello stesso momento in cui il bambino ha la tendenza
naturale ad avvicinarsi alla figura di attaccamento per ricevere
conforto di qualsiasi natura, sperimenta questo bisogno di conforto
di vicinanza, in contrasto però con una tendenza a fuggire prodotta
dalla paura che, per svariati motivi, questa stessa figura gli
suscita. Questo sperimentare la tendenza ad avvicinarsi e allontanarsi
che è, come dicevamo prima, il prototipo della disforia, intensifica
la paura. Proprio questo continuo alternarsi produce un’escalation
della paura e la disorganizzazione del comportamento, un collasso
dell’attenzione e quindi dei processi cognitivi e infine la
predisposizione alla dissociazione. Questa è la sequenza
vista dalla prospettiva della relazione con il caregiver.
Quando
si fanno le osservazioni nella strange
situation infantile si osservano
due situazioni esemplari che possono rappresentare
fattori di rischio, per una futura patologia borderline.
Il polo meno grave: quando la mamma rientra nella
stanza dopo la separazione, il bambino prima ha
uno slancio gioioso verso di lei, poi a un tratto
si ferma in uno stato come stuporoso, come se fosse
bloccato da qualcosa, poi devia e va da un’altra
parte. Il polo più grave:
quando la mamma rientra nella stanza, il bambino
la guarda e improvvisamente va a sbattere con la
testa contro il muro. Il terrore che produce quella
madre, lo induce ad andare al contempo da lei e
contro il muro in un movimento autolesivo. Questi
sono i due estremi di tutta una variegata fenomenologia
intermedia, in cui si possono inserire infiniti
casi individuali.
Accenno ora a
due tipologie che possiamo incontrare quando lavoriamo con i
nostri pazienti: quando il caregiver è spaventante, come
nelle famiglie maltrattanti e quando invece è più spaventato.
Sono due modalità simili che producono sempre questo dilemma.
Una situazione può essere quella di una madre traumatizzata
da un partner violento. Nel momento in cui il bambino si rivolge
a lei, va a impattare contro questa turbolenza, contro questa
traumaticità della madre, mentre sono attivati sia il sistema
di accudimento che quello di attaccamento in una compresenza.
Le modalità spaventanti
possono consistere ad esempio in momenti in cui
la mamma entra in uno stato alterato di coscienza,
oppure usa dei toni di voce improvvisi, manifestando
un comportamento imprevedibile. Vi sono sullo sfondo
relazioni traumatizzanti precoci. Altro esempio
è quello della mamma che ha litigato col partner:
sulle primeè tutta
eccitata, si bacia e si abbraccia col suo bambino,
ma poi all’improvviso
gli sgancia un pizzicotto, perché le balena il pensiero
del partner con cui ha litigato da poco. Queste
emozioni di paura e di collera naturalmente impattano
nel bambino che si avvicina e provocano il movimento
di fuga e di evitamento contemporaneo di cui si
parlava.
Se invece
il caregiver
è spaventato, la mamma depressa con dentro
il lutto di un altro bambino oppure la perdita di
un proprio familiare significativo, assistiamo all’intolleranza
della vitalità, del sentirsi vivo
proprio dell’essere del bambino. Qualsiasi espressione
emozionale
è per la mamma qualcosa di eccessivo. Lo è anche
un’espressione
emozionale che possa avere un’intenzionalità, un
motivo. La mamma dell’anoressica interpreta il pianto
sempre come riferito al cibo: in questo caso è diverso
il modo in cui il caregiver non riesce a interpretare,
perché avverte addirittura un senso
di allarme, allontana il bambino. Ci sono nei filmati
di queste strange situations, scene terrificanti
in cui le mamme esclamano
“no… no… no!” allontanando il bambino, magari anche
davanti alle sue manifestazioni di gioia. Anche
la gioia o il contatto fisico possono essere per
certe mamme un motivo d’allarme. Cosa può
provare, sentire quindi il bambino? Arriva a sperimentare
che il proprio stato di attività emozionale e corporeo
costituisce un pericolo e lo avverte perché la mamma
in quel momento si irrigidisce e si ritira, facendogli
vivere un senso di abbandono.
Questa
modalità
elimina la funzione iniziale della “mentalizzazione” di
cui parla Fonagy, del processo dal quale nasce
la capacità di
comprendere la mente degli altri [Theory of mind,
TOM]. Il bambino comincia così ad assumere su
di sè tutti i sentimenti negativi della madre, e
coglie l’immagine
che lei ha di lui come qualcosa che non riesce a
gestire.
Nascono
quelle figure dell’alieno, già studiate da Winnicott
e da altri autori, come una presenza dentro il bambino
di qualcosa che non è suo,
ma che lui comunque avverte (quasi sempre a posteriori)
in modo dissociato.
Nel
tempo queste situazioni perdurano e, dopo i primi
diciotto mesi, possono essere trasformate da dilemma
in tirannia. Si tratta di bambini che spesso incontriamo
nelle famiglie che ci chiedono una consultazione,
che cominciano a diventare dispotici. I loro genitori
non riescono ad avere una funzione calmante e di
contenimento per via di questo dilemma. Attraverso
queste modalità aggressive il bambino
deve buttare fuori tutto questo dilemma, per riuscire
a fronteggiare uno stato caotico e avere un minimo
di coesione del suo sé.
Queste
prime esperienze di disregolazione delle emozioni,
possono creare con il tempo e la ripetizione, una
maggiore sensibilità a traumi successivi.
Come dicevamo non basta un unico trauma; se però c’è già
una vulnerabilità,
è più facile una predisposizione a subire senza elaborazione,
e ad andare incontro ad un futuro collasso dissociativo.
In altri casi questa situazione abusante assumerà un
aspetto persecutorio e provocherà un pericolo
continuo di autodanneggiamento: il bambino che sbatte
la testa contro il muro o l’adulto borderline che
si taglia.
Nella
mia esperienza istituzionale e nei servizi interessati
a cui faccio supervisione, per valutare i problemi
transgenerazionali con i familiari, abbiamo utilizzato
per molti anni un’intervista semistrutturata
molto efficace ideata da Eiguer, uno psicoanalista
sudamericano trasferito in Francia e che ho adattato
alla cultura dei nostri servizi. Eiguer sottolinea
moltissimo l’importanza degli organizzatori
della scena familiare, in un’ottica psicoanalitica
attenta alla dimensione fantasmatica, ma anche ai
fatti e agli eventi cruciali cui accennavamo prima.
Innanzitutto
si cerca di rintracciare le disfunzioni a carico
dell’organizzatore
della coppia. Come è avvenuta la scelta del
partner? È stata una scelta narcisistica,
anaclitica, edipica, disorganizzata? Qual è il Sé familiare relativo
al senso di appartenenza, all’habitat, il corpo,
la casa… per esempio i traslochi, che
certe volte sono dei trigger formidabili delle crisi,
quali gli ideali, i valori? Inoltre si cerca di
individuare l’interfantasmatizzazione,
cioè quel coagulo da cui può scaturire il romanzo
familiare che nasce all’interno del gruppo.
Una
considerazione su cui riflettere: nella crisi attuale
della famiglia di cui sicuramente il border patisce,
questi elementi organizzatori stanno ormai per diventare
un po’ in
disuso. Valgono molto per le crisi delle
famiglie dove nascono soprattutto le psicosi, famiglie
in cui si possono rintracciare tutti e tre gli organizzatori:
coppia, sé familiare, un romanzo familiare. Oggi
le separazioni costanti, la frammentazione delle
famiglie, le multifamiglie in cui nascono questi
figli (ci sono i figli del secondo marito o della
terza moglie) le appartenenze multiple fanno nascere
nuovi problemi. Questo schema purtroppo può essere
utilizzato soltanto nelle famiglie che hanno ancora
una struttura in gran parte tradizionale. Per le
famiglie borderline è comunque
utile coniugare anche la prospettiva dell’attaccamento.
Vediamo ora molto
in breve, gli effetti di questa intervista integrata con quest’altra
ottica, su una coppia di genitori di una giovane borderline,
per vedere come funziona. Si tratta di una situazione che ho
seguito in supervisione. Dopo i primi contatti per valutare
la disponibilità dei genitori ad approfondire anche la propria
storia oltre che a parlare della figlia, si propone di iniziare
liberamente partendo o dalla preistoria familiare (i
nonni) o dalla storia delle due famiglie, ricostruendo
sia il ramo materno che paterno; o da quella della coppia
dal momento del fidanzamento fino alla matrimonio e al progetto
del figlio, infine dalla storia del figlio o figlia in
questione.
I genitori
di cui stiamo parlando, erano partiti dalla storia
di Karen, una ragazza di vent’anni, che aveva tutti
i disturbi che Correale ha descritto ampiamente:
irrequietezza, disforia, autoloesività,
abuso di sostanze, conflittualità con entrambi i
genitori. Si tratta di una figlia unica di una famiglia
benestante; dato che entrambi i genitori hanno conoscenze
nell'ambiente sanitario, dopo averla fatta
sottoporre in un modo massacrante a una serie di
controlli medici che hanno escluso cause organiche,
hanno avuto la facilitazione di indirizzarla a una
cura psicologica. Vista la situazione infernale in
famiglia, i curanti pensano a una comunità.
Nota
importante: i genitori del paziente borderline,
per poter ricostruire la propria storia hanno bisogno
di un momento di calma, di uno spazio di tranquillità che
consenta di mantenere per un tempo definito, una
certa distanza emotiva ma anche fisica dal congiunto,
che è utile per decongestionare il clima turbolento,
altrimenti
è impossibile ricostruire alcunché. Il fatto che
questa ragazza sia stata accolta in una buona comunità,
inserendosi senza scappare subito, ha creato uno
spazio per accogliere ed ascoltare la storia di
questa famiglia, perché diversamente la famiglia
si trova sempre e solo nell’emergenza o nell’allarme,
tende a ripetere forsennatamente sempre le stesse
dinamiche in un groviglio inestricabile, e non riesce
ad attivare una funzione narrativa. La possibilità
di un momento di distanza è pertanto sempre indispensabile.
Notiamo
subito che il ramo materno di questa famiglia non
presenta grossi problemi e ci soffermiamo su quello
paterno. Il genogramma, [vedi appendice] utilizzato
dai sistemici, è molto
utile per vedere insieme i risultati del loro racconto:
c’è
un padre, una madre e Karen, la figlia. Osserviamo
la terza generazione: la genealogia del padre presenta
i suoi genitori come una coppia molto compatta,
che tende a escludere i figli (due) e una fantomatica
zia. Ci chiediamo subito quale fosse stato il trigger
della malattia e i genitori ci dicono che si tratta
proprio della morte di questa zia 'importante', quando
la ragazza aveva dodici anni. Successivamente a
questo evento sono comparsi svenimenti, sintomi
di tipo somatico, e poi si sono rivelate tutte le
manifestazioni del disturbo borderline.
Ci focalizziamo
quindi sui legami evidenziati come più intensi e
concreti, e che ci hanno depositato qualcosa sul
piano emozionale; in particolare il fatto che
il padre è stato
abbandonato dalla propria madre - la nonna di Karen
- in precocissima età. Lui era cresciuto evitandola
perché lei
aveva distanziato la prole e di fatto aveva sposato
l’azienda,
trascurando i figli. Il rapporto tra la nonna e il
figlio - il padre di Karen - è fatto solo di cose:
oggetti ricchissimi come macchine, abiti firmati,
involucri d’immagine.
In seguito
a questo abbandono il padre si attacca naturalmente
a qualcun’altro della
famiglia. Nasce così un coinvolgimento molto intenso
con la zia zitella che lo adora, e instaura con
lui un legame vischioso con un misto di controllo
e iperprotezione. Ora, quando il papà
e la mamma di Karen si sposano, viene a crearsi una
coppia che, all’inizio, sembra funzionare fino
al momento della nascita della bambina. La comparsa
di questa comincia a incrinare gradualmente
l’equilibrio.
Sembra
che i coniugi non siano preparati a sviluppare una
nuova funzione, quella genitoriale. Ci chiediamo
del resto come sarebbe stato possibile, dato che
il padre nega in pieno il distacco dalla famiglia
d’origine,
e la madre manifesta
aspirazioni insoddisfatte per un senso di inferiorità rispetto
alla famiglia del marito, socialmente e culturalmente
più elevata.
Infatti
anche se la madre crea una buona relazione con la
piccola (pur non sostenuta dal marito che si defila),
dopo i primi due anni scatta in lei un meccanismo
di espulsione di questo legame, con delega di accudimento
alla zia che, nel frattempo, si è insediata nell’abitazione
accanto, si intromette continuamente e in pratica
comincia a convivere con loro. Il confronto con
l’altra figura femminile,
laureata e più colta, stimola nella mamma un senso
di inconsapevole competizione che si sfoga nel carrierismo
lavorativo e le fa perdere il contatto diretto e
continuativo con la figlia. Anche il padre dalla
nascita della bambina fino al lutto della zia non
se ne occupa affatto: la evita, immerso in pieno
nei suoi problemi di affermazione narcisistica all’esterno
della famiglia.
Come
si può notare,
qui la disorganizzazione non nasce da condizioni
terribili del tipo di quelle descritte nei paragrafi
precedenti. In questo caso nasce invece da
una serie di situazioni intrecciate tra loro, che
però alla
fine vanno a richiamare qualcosa che proviene dalla
generazione precedente. La bambina si attacca alla
zia e non alla mamma, ripetendo il sistema del padre.
La coppia coniugale non funziona assolutamente come
coppia genitoriale, e pian piano si raffredda anche
nella sessualità, perdendo lo
spazio di intimità e di vitalità. La coppia che permane è quella
della generazione precedente, del padre con la zia,
con questo legame invischiato. Immaginate come può essersi
sentita la
mamma di Karen .
Inoltre la disorganizzazione
di Karen nasce dalla compresenza conflittuale e non riconosciuta
tra due modelli, quello della zia, permissivo fino all’assenza
di confini e differenze generazionali (la zia zerbino che favoriva
la tirannia dispotica della bambina in una escalation di richieste)
e il modello della madre che, completamente espropriata dalla
propria funzione, interviene in modo rigido, pretenzioso e anaffettivo
provocando reazioni a catena.
Con
la morte della zia (lutto non elaborato, tant'è
che il padre ne parla al presente) si riattiva
nel padre l’antica modalità relazionale, che trasferisce
sulla figlia preadolescente. L’ipercoinvolgimento
si trasmette transgenerazionalmente, e Karen tra
i dodici e i venti anni manifesta completamente
la sofferenza borderline: si accende un’intensa
conflittualità con la madre, che torna in campo
a riprendere il potere infierendo sulla figlia
e invalidandola un po’ su
tutto, dagli stati d’animo alle performances scolastiche;
mentre il padre entra invece in uno strettissimo
rapporto con lei, di eccitazione reciproca e di
controllo estenuante.
La vita
della coppia appare, da questo momento in poi, completamente
e improvvisamente votata alla figlia malata, con
esclusione di ogni altro interesse e con grandi
difficoltà a gestire i comportamenti nella guerriglia
quotidiana. Avendo da sempre delegato l’accudimento
alla zia, manca loro quel necessario, graduale
percorso di condivisione nella crescita emotiva
ed affettiva insieme alla figlia. Non hanno altri
strumenti a disposizione se non quelli concreti
(la punizione, le visite mediche ossessive, etc.)
che si rivelano fallimentari per avvicinarsi al
malessere di Karen e per comprenderlo. Ciò spiega
anche il riconoscimento così tardivo della natura
psichica del disagio.
Dopo il lutto,
la componente di non differenziazione tra le generazioni e l’urgenza
di colmare il vuoto affettivo creatosi, emerge in tutta la sua
potenza: la coppia genitoriale, che avrebbe finalmente l’occasione
di ricostituirsi e riappropriarsi della propria funzione, drammaticamente
crolla. La madre, che si propone come figura più “normativa”
(lei stessa si definisce durante l’intervista “la cattiva, il
giustiziere”) è ridotta a bersaglio dell’ostilità di Karen,
che fantastica di eliminarla dalla scena familiare, mentre la
nuova relazione che si crea tra il padre e la figlia malata
ricalca in tutto e per tutto il legame con la zia (“sono
diventato come la zia per Karen”, come farà notare il padre
stesso durante la restituzione) riproponendo la stessa fusionalità
invasiva che non lascia spazio per strutturare un’identità differenziata.
[nota 2]
L’intervento in
questi casi deve puntare a contenere l’ansia dei genitori sollevandoli
temporaneamente da un contatto quotidiano che aiuta a ridimensionare
il coinvolgimento e allentare la stimolazione del paziente,
senza però escludere o delegare in toto la funzione genitoriale.
È di fondamentale importanza a questo scopo, il recupero della
dimensione di coppia, di uno spazio in cui iniziare a riconoscere
innanzitutto le proprie necessità di persona, di partner, prima
che di “genitore di un figlio malato”.
In questa
famiglia, l’indice prognostico favorevole è dato
da un movimento evolutivo nelle dinamiche relazionali
nell’arco dei pochi colloqui di
consultazione; mentre all’inizio dell’intervista,
la comunicazione era monopolizzata dal tema dilagante
del malessere di Karen, già negli ultimi due incontri
i genitori hanno iniziato ad accennare alle piccole
cose che stanno ricominciando a fare insieme con
piacere, come coppia dopo tanti anni… riprendono
a scherzare tra di loro e si avverte una maggior
complicità. L’intervista
stessa, d’altra parte, sostiene questo processo,
sollecitando i coniugi a ripercorrere la propria
storia comune, aiutandoli a ricordare il senso del
loro stare insieme. La restituzione
è stata impostata partendo proprio dalla valorizzazione
di questa graduale ridefinizione di una funzione
di coppia: si è spiegato
che per Karen il fatto
di poter riconoscere la presenza di uno spazio nel
quale i genitori esistono come coppia e non soltanto
come genitori, ha un valore strutturante rispetto
al quale assumere una posizione differenziata che
può farla sentire “unica”, ma
con una sua individualità.
Si è pensato
insieme anche al modo di rapportarsi a lei in questo
momento, sia per quanto riguarda il ruolo della
mamma, fondamentale anche in vista di una identificazione
femminile, sia per quello del papà,
che deve imparare a contenere la propria tendenza
a soddisfare a tutti i costi le continue richieste
di rassicurazione e a regolare i limiti e i confini.
Complessivamente,
nel corso della consultazione (costituita da sei
colloqui) i genitori hanno acquisito gli strumenti
per riconoscere queste dinamiche e soprattutto un
nuovo punto di vista per capire la natura dei legami
trasmessi. Si è ben presto creato un cambiamento:
con la figlia in comunità la coppia rinasce come
tale, la mamma recupera la sua funzione modificando
i modi normativi e viene privilegiata la sua presenza
negli incontri in comunità con
la figlia. Osservando il modo con cui gli educatori
entrano in relazione con Karen e le positive reazioni
della ragazza, la madre comincia a scoprire un nuovo
modo di guardarla, di stare con lei, di ascoltare
quello che sente. Anche il legame con il padre pian
piano prende la giusta distanza e modulazione. In
brevissimo tempo il groviglio si snoda. La possibilità di
individuare e di intervenire da subito sui legami
che non funzionavano, li ha molto aiutati a riprendere
il percorso evolutivo che naturalmente avrà bisogno
di tempo per completarsi.
Domanda
del pubblico - Quando lei parla di questi segreti
familiari intende che essi debbano essere esplicitati anche
con i pazienti borderline nella seduta?
Vigorelli
- Il segreto è tale e ci vuole un grande rispetto, perché protegge
quegli equilibri familiari che l’esplosione della malattia ha
messo in crisi, ma che sono stati costruiti strenuamente per
molti anni. L’intervista può favorire e facilitare la comunicazione
e la rivelazione, creando una grande sollievo in genere dal
senso di colpa e un’apertura di nuovi spazi che erano bloccati
e possono essere animati da un’esperienza presente e vitale.
In alcuni casi il segreto si può inferire attraverso delle lacune
nella comunicazione, dalle sensazioni controtransferali che
si hanno di ambiguità, dalle sensazioni prodotte dal tipo di
comunicazione, in cui si tocca con una parola l’argomento ma
poi ci si ritrae e non si deve assolutamente forzare in questo
caso.
Ciò che
importa
è che il terapeuta possa già avere dentro di sé una
predisposizione all’ascolto o a mettere in forma
un pensiero, un quesito aperto e non un accecamento
denegante: questa è la differenza. La negazione
è tipica dell’identificazione con l’aggressore. Quanti
psicoanalisti dicono che gli incesti e gli abusi
non esistono e sono delle fantasie paranoidi. Un
conto è questo atteggiamento reattivo
già identificato con l’abusante, però ammantato di
psicoanalisi, un conto è quello spazio e quell’interrogativo
che può nascerci
dentro tale per cui, senza giudizio o condanna a
priori, il segreto può poi essere comunicato o comunque
lo si tiene presente quando si ha a che fare con
il paziente. Non è mai da forzare.
Questo atteggiamento differisce anche dal metodo
del terapeuta poliziotto di molti gruppi che si
occupano di abuso infantile o di minori; sottoponendo
allo stress continuo di un interrogatorio tendono
ad aumentare la fragilità e la tendenza dissociativa
dei bambini e dei ragazzi. Questa è una linea non
condivido assolutamente anche perché non dà dei
frutti e crea ulteriori danni.
Locatelli
- Ero curioso di chiederti, Marta, se hai visto il film “Fiorile”
dei fratelli Taviani, perché è un’interessantissima storia transgenerazionale
dal 1700 ai giorni nostri. Mi aveva colpito quando l’ho visto
quindici o vent’anni fa e trovo che contenga un po’ tutto quello
che hai detto. Questo problema dell’occuparsi della rete, dell’estendere
l’intervento al di là del paziente, alla famiglia allargata,
alla famiglia estesa, alle generazioni precedenti è un problema
che mi sto ponendo. Mi domando in quali circostanze è bene e
opportuno procedere nella forma che dici, perché la mia impressione
è che non sia sempre necessario estendere l’intervento all’ambiente
circostante. Ricordo di un terapeuta che ha raccontato di una
moglie che subiva il sadismo del marito. Arrivato ad uno stallo
nel lavoro terapeutico, convoca il marito chiedendogli che vantaggi
pensava di avere dall’essere sadico, e a lei che vantaggi pensava
di avere dall’essere masochista. Non conosco il seguito della
storia ma sulla base della mia esperienza non è sempre necessario
fare questo intervento. Aggiungo anche che non ho esperienza
di borderline così come sono stati descritti. Sto cercando di
capire quando è opportuno fare questo tipo di intervento e quando
non lo è; perchè posso giocarmela io nel transfert attraverso
il quale arrivano tutti i contenuti e gli oggetti interni del
paziente.
Vigorelli
- È interessante e importante questo richiamo a una
differenziazione, ma io ho descritto innanzitutto un nostro
assetto nell’accoglimento del paziente, che può non comportare
necessariamente il chiamare in campo direttamente le figure
familiari. È come lo si pensa, come lo si accoglie, come ci
si incuriosisce. Io per esempio nei primi colloqui, anche con
pazienti meno gravi, vedo subito se c’è un livello di individuazione
del paziente che può consentire un certo lavoro o se sarà utile
chiamare qualcuno dei familiari, sempre che il paziente sia
d’accordo.
Comunque
a livello privato è più difficile che arrivino i
familiari, salvo nei casi di qualche paziente giovane
o molto grave. Nei servizi dipende dall’indice
di gravità e da quanto la coazione a ripetere
di queste relazioni traumatiche danneggia il paziente
al punto da rendere necessario lavorare per sciogliere
questi intrecci e questi dilemmi. La ricetta è sempre
la costruzione di un attaccamento sicuro, stabile
come diceva Correale, continuativo e il più
possibile coerente. Al contempo noi dobbiamo vederlo
anche dall’altra
parte, cioè dal punto di osservazione di qualcuna
di queste figure che incombono in modo così pressante.
Quella che ho proposto
è soprattutto una modalità di accoglimento nella
multidimensionalità.
Se ci poniamo così riusciamo subito a vedere a che
punto è il
paziente, se ha un tipo di individuazione, che cosa
può avere
ereditato, se c’è un’area di segreto, se ci sono
delle zone non pensate. Nei servizi pubblici il
livello di gravità è più
evidente e spesso bisogna intervenire concretamente,
magari non su tutte le figure familiari, ma in particolare
sulle relazioni centrali che, come diceva Correale,
inducono questi meccanismi.
Foresti
- Vorrei chiedere ad Antonello Correale qualche delucidazione
sui concetti di funzione a posteriori e di narrazione e rinarrazione
che compaiono molto nei suoi scritti e come essi possono integrarsi
nel discorso di oggi.
Correale
- Sulla funzione a posteriori credo sia importante tener presente
che quando c’è il momento della turbolenza, della crisi, cioè
quando si ripete la frattura della relazione importante che
determina la sequenza esplosiva, con disforia, iperattività,
tensione, rabbia, dolore, dissociazione, in quel momento ciò
che si può far arrivare al nostro paziente non è un grande ragionamento.
Gli si può far arrivare un richiamo paziente, fermo, saldo alla
realtà, al fatto che forse le cose non sono proprio esattamente
andate così, che non si deve dimenticare che in altri casi queste
rabbie si sono modificate o semplicemente se il dolore è troppo
forte ci vuole una rassicurazione, una presenza autentica. Le
condizioni mentali sono in quel momento limitate dalla crisi
emozionale. Quindi pretendere che in quel momento la persona
faccia un’analisi del come sono andate le cose, non è utile
e anzi può diventare esasperante e colpevolizzante, oppure il
terapeuta non avvertito di questo può attribuire al paziente
una forma di aggressività, di cattiveria o di onnipotenza. Credo
che questo sia un errore molto grave. Penso che uno degli aspetti
positivi dell’aver introdotto l’elemento dissociazione è anche
quello di avere un po’ limitato questa sottolineatura così forte
sull’aggressività e sulla rabbia, come unica forma del dominio
del paziente sui rapporti umani. Questo non vuol dire giustificare
o avallare comportamenti violenti, anzi a me certe volte è capitato
di dover fare degli interventi repressivi come dei ricoveri
in ospedale contro la volontà del paziente. Quando è necessario
si devono fare, non si può far finta di nulla, specialmente
se sono a repentaglio la sicurezza o la vita del paziente o
di altre persone. La funzione a posteriori secondo me subentra
dopo, cioè quand’è passato l’elemento turbolento e si è ricostituita
una certa possibilità di analizzare insieme che cosa è successo.
“Adesso che sei ritornato tu, possiamo anche vedere di chiederti
se ti sei accorto che di crisi così ne hai avute altre otto
uguali”. La funzione a posteriori è di distinguere il momento
in cui si può fare questo discorso. Una cosa è parlare con una
persona che in quel momento è dimezzata e una cosa è parlare
con una persona che in qualche modo ha recuperato le sue funzioni,
perlomeno in una certa misura. Questo è un aspetto differente
rispetto a certe visioni del borderline: in certi punti anche
Fonagy è un pò ambiguo su questo. Il borderline ha un aspetto
cognitivo dissociato? A me non sembra sia sempre così: il borderline
va facilmente incontro a frequentissimi momenti in cui perde
la sua capacità cognitiva, ma non è che di per sé questa gli
manchi. Ci sono dei border con capacità straordinarie, grandi
artisti, pittori musicisti importanti.
È importante la
domanda sulla funzione a posteriori, per cogliere quando è il
momento e lo stesso vale per la narrazione.
Un certo
filone psicoanalitico tende a dare molta importanza
alla narrazione: l’importante è riuscire a raccontare
delle storie perché raccontandole
si fluidificano le parti non dette, rappresentabili,
le emozioni implicite. La narrazione avrebbe di
per sé una funzione fluidificante
delle emozioni. Io su questo starei un po’ attento,
perché la
narrazione sicuramente ha questa funzione, ma non è che
di per sé raccontare le storia può permettere questo,
se la storia non coglie poi l’elemento reale. Lo
confesso, sarò ingenuo ma
credo che le cose succedano anche fuori, non succede
tutto nella testa. Se non si è fedeli anche al recupero
di quello che è
veramente successo, pur prestandosi la parola in
filosofia a tante discussioni, perché le cose si
possono interpretare in vari modi. Se però c’è stata
una separazione, una rottura, una morte, una violenza
quello è un fatto. Quindi io sono d’accordo
sulla narrazione, ma mi porrei anche il problema
di come essa riesca a incorporare anche dei fatti.
Questa è la vecchia tematica
di Freud che pensava che l’isteria derivasse da reminescenze
di atti dimenticati e rimossi perché troppo dolorosi,
poi disse che derivava solo da fantasie interne.
Lo stesso Freud però
in molti lavori ha ripreso la sua prima teoria, cioè ha
continuato, come tutte le menti molto aperte e potenti,
a mantenere un doppio binario e lui stesso in molti
lavori, come “Inibizione, sintomo
e angoscia” e “Al di là del principio di piacere”
parla di traumi che determinano una angoscia irrapresentabile.
È chiaro che le fantasie poi sopra ci fanno centomila
trasformazioni. Esiste però una dimensione originaria
del fatto: proporrei che il tema della narrazione
venisse visto alla luce della capacità
che ha di rendere giustizia ai fatti, non semplicemente
all’importanza
del raccontare. Secondo qualcuno, il terapeuta deve
svolgere anche una funzione di testimonianza. “Cara
paziente, ti è veramente
successo questo, ti credo”. Non per questo però bisogna
credere a tutto, perché poi ci sono anche molte
menzogne. Però la testimonianza
deve essere anche l’idea, che alcuni fatti richiedono
di essere attestati, con tutte le dovute distinzioni.
Bisogna poi distinguere testimonianza, interpretazione,
narrazione, menzogna, manipolazione. Il tema della
narrazione secondo me andrebbe visto alla luce del
concetto di testimonianza.
Domanda
del pubblico - Nel trattamento psicoterapico del paziente
borderline va perseguito l’insight oppure è meglio puntare in
altre direzioni? Credo che questo ci possa dare qualche indicazione
operativa sul modo di approcciare questo paziente e di capire
meglio cosa si intende per borderline.
Vigorelli
- Intanto su quale definizione di insight concordiamo? Se intendiamo
quell’illuminazione che coglie il senso di quanto accade, nel
borderline è presente questa capacità, però è più potente il
meccanismo disorganizzante rispetto ad essa. Se anche ce l’ha,
ed è spesso molto intelligente, molto dotato, è come se nella
ripetizione delle sequenze descritte prima, l’intelligenza non
gli servisse affatto. Quando per insight intendiamo la capacità
integrativa, può essere che essa si presenti dopo molto tempo,
dopo aver fatto tutto quel lavoro di rassicurazione rispetto
alla fiducia, avendo superato quegli slogan tipo “non ho fiducia
di nessuno, faccio a meno di tutti e quindi non dipendo”, avendo
raggiunto una maggiore stabilità interna e riflessività applicata
al quotidiano. Su questa base può avvenire l’insight come collegamento
di più livelli del Sé. Mi pare più una conseguenza della cura
che un primo obiettivo da perseguire.
Foresti
- Io ho parecchie esperienze di pazienti colti e intelligenti,
ma che hanno questa struttura, ai quali fai un’interpretazione
semplice e banale. Al che loro o non la capiscono o la volta
successiva sembra che l’abbiano già dimenticata, persa. Con
l’impressione di dover ricominciare sempre da capo. Colpisce
quanto queste persone siano intelligenti ma non riescano per
nulla a pensare su di sé.
Correale
- Sono d’accordo con Marta Vigorelli sul fatto che bisogna definire
che cosa si intende per insight. Se per insight si intende comprendere
con maggiore chiarezza la parte che ci metto io in una sequenza,
è come in questo esempio: una paziente borderline passa interamente
le sue sedute a dire quant’è cattivo il suo fidanzato, a me
è successo molto spesso. Un giorno però arriva dicendo di rendersi
conto di essere anche lei in certi momenti davvero insopportabile
e di non sapere come lui possa sopportarla. Si direbbe: ecco
finalmente l’insight! Dunque, lui diventa cattivo facilmente,
ma anche tu lo provochi continuamente col tuo caratteraccio.
Questa è sicuramente un’osservazione importante. in altri casi
può essere: “dottore, io penso alla morte continuamente e non
potrò mai essere serena perché l’idea della morte mi perseguita.”
Domanda
del pubblico - Questi insight hanno una capacità ristrutturante?
Correale
- Ce l’hanno perché a questo punto nel rapporto diventa più
chiaro che è quello che ci mettiamo tutti e due in questa nostra
storia tempestosa, non è solo quello che ci metti tu. Oppure
anche fra me e me stesso, se io ho un fondo di profondissima
disperazione che mi spinge a esasperarmi facilmente, e inizio
ad accorgermi di questo fondo di disperazione, mi può spingere
a cercare dei modi per controllarla. Il dramma però è la perdita
di questo insight: è ciò che fa ammattire noi terapeuti: “ma
come, ne abbiamo parlato e poi lei l’ha detto”. In questi casi
può essere utile ricordarlo. “adesso lei mi dice così, ma soltanto
l’altro ieri mi ha detto che era pentita di quello che aveva
fatto perché abusava della pazienza del suo amico”. Piano piano
questo insight può venire richiamato più facilmente, però non
credo che nel borderline sia definitiva l’idea che c’è questa
scintillal perché va e viene. Richiamarlo può essere comunque
molto utile. Attraverso una citazione: “guardi che lei tre giorni
fa ha detto così, e adesso come la mettiamo?” È da perseguire
l’inserimento nel lavoro di questo richiamo. È un’altra variante
della stabile instabilità.
NOTE inserite nel testo:
- 1 -
Il laboratorio iniziale di valutazione
della teoria dell’attaccamento, la Strange situation,
è una stanza in cui avviene l’osservazione prima della relazione
del bambino (dai 12 ai 20 mesi) in presenza della madre
e di un osservatore; poi la madre va via e rimane l’osservatore;
dopo un po’ di tempo si allontana una seconda volta anche
con l’osservatore; dopo un certo tempo si reincontrano e
si osserva tutto quello che succede quando il bambino si
riavvicina alla madre. I comportamenti che si analizzano
e si valutano, costituiscono un indicatore del tipo di attaccamento
tra i due partner. Si considera dunque il momento dello
stress del distacco e del riavvicinamento.
- 2
- Nel complesso, questo stile relazionale
familiare sembra rientrare in quello che i ricercatori dello
Yale Psychiatric Institute hanno definito come profilo
di famiglia ad alta intensità. In questo tipo
di famiglia, tutti i membri si preoccupano dello stato affettivo
degli altri, determinando un controllo eccessivo che inibisce
l’esperienza affettiva dell’altro. I genitori sono letteralmente
sopraffati dai sintomi del figlio, non riescono a considerarlo
come soggetto distinto e separato, così da impedire e bloccare
la sua evoluzione. L’attaccamento invischiato si esprime
attraverso un’estrema vicinanza, intrusioni, letture distorte
del pensiero e iperreattività durante le interazioni.
APPENDICE:
EVOLUZIONE DEL GENOGRAMMA DI KAREN
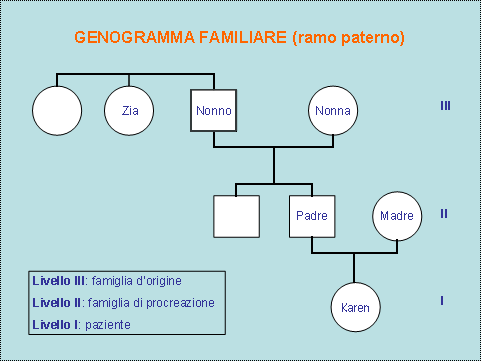
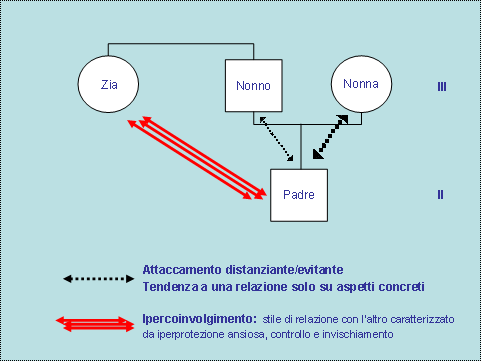
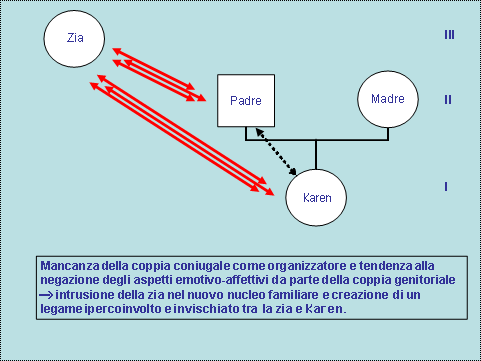
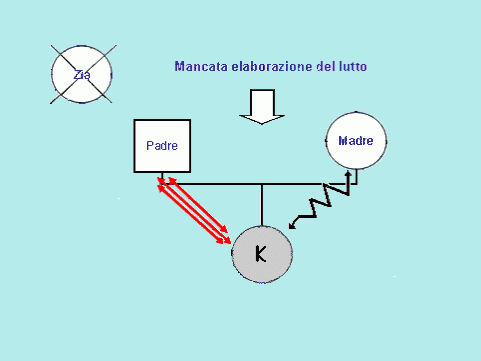
![]()